I. Tổng quan về bệnh viêm dạ dày
1. Định nghĩa
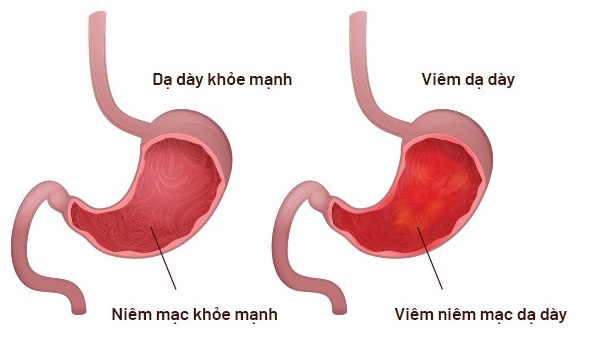
Viêm dạ dày là tình trạng viêm nhiễm hoặc kích ứng của lớp niêm mạc dạ dày. Đây có thể là một tình trạng cấp tính, xảy ra đột ngột và ngắn hạn, hoặc mãn tính, kéo dài trong thời gian dài và có thể dẫn đến những tổn thương nghiêm trọng. Viêm dạ dày không chỉ ảnh hưởng đến chất lượng cuộc sống của người bệnh mà còn có thể dẫn đến các biến chứng nguy hiểm như loét dạ dày, xuất huyết tiêu hóa và thậm chí ung thư dạ dày.
2. Phân loại
- Viêm dạ dày cấp tính: Đây là loại viêm dạ dày xuất hiện đột ngột và kéo dài trong một khoảng thời gian ngắn. Nguyên nhân thường liên quan đến nhiễm trùng, sử dụng NSAIDs, hoặc tiếp xúc với các chất kích thích mạnh như rượu hoặc thức ăn cay. Triệu chứng bao gồm đau bụng, buồn nôn, và nôn.
- Viêm dạ dày mãn tính: Tình trạng viêm kéo dài trong nhiều tháng đến nhiều năm. Thường gặp ở người lớn tuổi và liên quan đến nhiễm H. pylori hoặc sử dụng NSAIDs kéo dài. Các triệu chứng có thể ít rõ rệt hơn so với viêm dạ dày cấp tính, nhưng tình trạng tổn thương niêm mạc lại nghiêm trọng hơn.
- Viêm dạ dày do stress: Xảy ra do tình trạng căng thẳng kéo dài hoặc các tình trạng bệnh lý nặng như sốc, nhiễm trùng nặng, hoặc sau phẫu thuật lớn. Căng thẳng làm tăng sản xuất acid dạ dày và giảm tuần hoàn máu đến niêm mạc, dẫn đến viêm.
- Viêm dạ dày tự miễn: Là loại viêm dạ dày mà hệ miễn dịch của cơ thể tấn công vào các tế bào của niêm mạc dạ dày, thường liên quan đến thiếu hụt vitamin B12 và có thể dẫn đến thiếu máu.
3. Dịch tễ học
- Tỷ lệ mắc bệnh: Viêm dạ dày là một bệnh lý phổ biến toàn cầu. Theo một nghiên cứu của Tổ chức Y tế Thế giới (WHO), tỷ lệ nhiễm H. pylori - một nguyên nhân chính gây viêm dạ dày - chiếm khoảng 50% dân số toàn cầu. Tỷ lệ này có thể lên đến 70-90% ở các nước đang phát triển và khoảng 30-50% ở các nước phát triển.
- Tại Việt Nam, theo một báo cáo của Bộ Y tế, tỷ lệ viêm dạ dày liên quan đến nhiễm H. pylori ước tính chiếm khoảng 60-70% dân số, đặc biệt là ở người trưởng thành. Viêm dạ dày mãn tính cũng phổ biến hơn ở người lớn tuổi, với tỷ lệ mắc bệnh tăng dần theo độ tuổi.
- Đối tượng có nguy cơ cao: Các nhóm nguy cơ bao gồm người sử dụng thuốc NSAIDs kéo dài, người tiêu thụ rượu nhiều, người hút thuốc lá, người mắc các bệnh lý tự miễn, và những người sống trong điều kiện vệ sinh kém, nơi nhiễm H. pylori phổ biến.
II. Nguyên nhân gây viêm dạ dày
Viêm dạ dày có thể do nhiều nguyên nhân khác nhau, từ nhiễm khuẩn đến tác động của các yếu tố ngoại lai và tình trạng bệnh lý cơ bản. Dưới đây là các nguyên nhân chính:
1. Vi khuẩn Helicobacter pylori
- Vai trò của H. pylori: Helicobacter pylori là một vi khuẩn Gram âm, sống ký sinh chủ yếu ở niêm mạc dạ dày. Đây là một trong những nguyên nhân hàng đầu gây viêm dạ dày mãn tính và loét dạ dày. Vi khuẩn này tiết ra các enzyme như urease, giúp nó tồn tại trong môi trường acid cao của dạ dày và gây tổn thương niêm mạc thông qua quá trình viêm nhiễm kéo dài.
- Cơ chế gây viêm: H. pylori gây tổn thương niêm mạc dạ dày bằng cách kích thích sản xuất các chất gây viêm như cytokine, làm giảm hàng rào bảo vệ niêm mạc. Ngoài ra, vi khuẩn này còn kích thích sản xuất acid dạ dày và pepsin, dẫn đến tình trạng viêm nhiễm và tổn thương sâu.
Theo Tổ chức Y tế Thế giới (WHO), khoảng 50% dân số toàn cầu nhiễm H. pylori. Tỷ lệ nhiễm cao hơn ở các nước đang phát triển, với khoảng 70-90% dân số mắc phải. Một nghiên cứu tại Việt Nam cho thấy tỷ lệ nhiễm H. pylori ở người trưởng thành dao động từ 60-70%. H. pylori không chỉ là nguyên nhân chính gây viêm dạ dày mà còn liên quan đến hơn 90% trường hợp loét dạ dày tá tràng và khoảng 60% trường hợp ung thư dạ dày.
2. Sử dụng thuốc chống viêm không steroid (NSAIDs)
Cơ chế ảnh hưởng: NSAIDs như aspirin, ibuprofen, và naproxen làm giảm sản xuất prostaglandin, một chất bảo vệ niêm mạc dạ dày. Prostaglandin giúp duy trì lớp chất nhầy bảo vệ niêm mạc và thúc đẩy lưu lượng máu đến niêm mạc. Khi sản xuất prostaglandin giảm, niêm mạc dạ dày trở nên dễ bị tổn thương trước acid và pepsin, dẫn đến viêm và loét.
Theo một báo cáo từ tạp chí Gastroenterology, khoảng 25% người sử dụng NSAIDs dài hạn sẽ phát triển các vấn đề về dạ dày, bao gồm viêm dạ dày. Nguy cơ này tăng lên đáng kể đối với những người trên 60 tuổi, có tiền sử loét dạ dày, hoặc sử dụng NSAIDs liều cao.
3. Tiêu thụ rượu và thuốc lá
- Rượu: Rượu là chất kích thích gây tổn thương trực tiếp đến niêm mạc dạ dày, gây viêm và thậm chí là loét nếu sử dụng lâu dài. Rượu làm tăng tiết acid dạ dày và gây ra sự mất cân bằng trong hệ thống bảo vệ niêm mạc. Uống rượu mạnh hoặc uống với số lượng lớn trong thời gian dài có thể gây viêm dạ dày cấp tính và mãn tính.
- Thuốc lá: Thuốc lá không chỉ gây hại đến phổi mà còn ảnh hưởng đến dạ dày. Nicotine trong thuốc lá kích thích sản xuất acid dạ dày và làm giảm khả năng bảo vệ của lớp chất nhầy niêm mạc. Người hút thuốc lá có nguy cơ mắc viêm dạ dày cao hơn người không hút thuốc, và việc kết hợp hút thuốc lá với nhiễm H. pylori làm tăng nguy cơ loét dạ dày.
Một nghiên cứu cho thấy, người tiêu thụ rượu có nguy cơ mắc viêm dạ dày cao gấp 2-3 lần so với người không uống rượu. Còn đối với thuốc lá, nghiên cứu từ American Journal of Gastroenterology chỉ ra rằng người hút thuốc lá có nguy cơ bị viêm dạ dày và loét dạ dày tá tràng cao hơn 50% so với người không hút thuốc.
4. Stress và yếu tố tâm lý
Cơ chế tác động: Stress kéo dài có thể làm tăng tiết acid dạ dày, làm giảm lưu lượng máu đến niêm mạc và làm suy giảm chức năng bảo vệ của niêm mạc dạ dày. Điều này có thể dẫn đến viêm dạ dày do stress, đặc biệt trong các tình huống căng thẳng tâm lý hoặc bệnh lý nặng (chấn thương, phẫu thuật lớn).
Các nghiên cứu cho thấy khoảng 10-15% bệnh nhân bị stress kéo dài hoặc các bệnh nặng như sốc nhiễm khuẩn có thể phát triển viêm dạ dày do stress. Bệnh viêm dạ dày do stress thường gặp trong các đơn vị chăm sóc đặc biệt (ICU), với tỷ lệ mắc có thể lên đến 75% ở những bệnh nhân có nguy cơ cao
5. Các yếu tố khác
- Bệnh tự miễn: Viêm dạ dày tự miễn xảy ra khi hệ miễn dịch tấn công các tế bào của niêm mạc dạ dày, gây viêm và làm mất đi các tế bào tiết acid. Đây là nguyên nhân phổ biến của viêm dạ dày mãn tính ở người lớn tuổi và có thể liên quan đến thiếu hụt vitamin B12 và thiếu máu ác tính.
- Nhiễm trùng do virus hoặc vi khuẩn khác: Một số loại virus và vi khuẩn khác ngoài H. pylori cũng có thể gây viêm dạ dày, chẳng hạn như cytomegalovirus (CMV) và virus Epstein-Barr (EBV).
- Bệnh lý khác: Các bệnh lý như bệnh Crohn, sarcoidosis, và bệnh celiac cũng có thể gây viêm dạ dày như một phần của quá trình bệnh toàn thân.
III. Sinh lý bệnh của viêm dạ dày
Sinh lý bệnh của viêm dạ dày liên quan đến các thay đổi trong cấu trúc và chức năng của niêm mạc dạ dày. Quá trình này bao gồm các cơ chế viêm nhiễm và tổn thương tế bào, sự thay đổi trong mô học và phản ứng miễn dịch của cơ thể.
1. Cơ chế viêm và tổn thương niêm mạc
- Phản ứng viêm: Khi niêm mạc dạ dày tiếp xúc với các tác nhân gây hại như H. pylori, NSAIDs, hoặc stress, cơ thể sẽ kích hoạt phản ứng viêm để bảo vệ niêm mạc. Các tế bào miễn dịch như bạch cầu trung tính, đại thực bào và tế bào lympho sẽ được huy động đến khu vực bị viêm để chống lại tác nhân gây bệnh. Tuy nhiên, phản ứng viêm quá mức có thể dẫn đến tổn thương tế bào niêm mạc và làm suy yếu hàng rào bảo vệ của dạ dày.
- Sự phá vỡ hàng rào bảo vệ: Lớp chất nhầy và bicarbonate trên bề mặt niêm mạc dạ dày tạo ra một hàng rào bảo vệ chống lại acid dạ dày. Khi hàng rào này bị phá vỡ, do tác động của các yếu tố như NSAIDs hoặc nhiễm H. pylori, acid dạ dày có thể xâm nhập vào các lớp sâu hơn của niêm mạc, gây viêm và loét.
- Tổn thương tế bào: Các gốc tự do và chất oxy hóa sản sinh trong quá trình viêm có thể gây tổn thương tế bào niêm mạc dạ dày, làm tăng nguy cơ loét. NSAIDs không chỉ làm giảm sản xuất prostaglandin bảo vệ mà còn kích hoạt sản xuất các chất gây viêm khác, tăng tổn thương tế bào.
2. Thay đổi mô học trong viêm dạ dày
- Viêm dạ dày cấp tính: Trên mô học, viêm dạ dày cấp tính được đặc trưng bởi sự xâm nhập của bạch cầu trung tính vào lớp niêm mạc dạ dày. Những tế bào này tạo ra một phản ứng viêm mạnh mẽ nhằm tiêu diệt tác nhân gây bệnh. Các tế bào niêm mạc bị tổn thương và có thể thấy hiện tượng thoái hóa, hoại tử ở mức độ nhẹ.
- Viêm dạ dày mãn tính: Đối với viêm dạ dày mãn tính, các tế bào lympho, tế bào plasma, và đại thực bào xâm nhập vào lớp niêm mạc, gây viêm kéo dài. Niêm mạc dạ dày có thể trở nên mỏng hơn, và quá trình tổn thương kéo dài có thể dẫn đến metaplasia ruột, trong đó các tế bào niêm mạc dạ dày biến đổi thành các tế bào giống như ở ruột non. Metaplasia ruột là một thay đổi tiền ung thư, tăng nguy cơ phát triển ung thư dạ dày.
- Atrophic gastritis (viêm dạ dày teo): Trong những trường hợp nghiêm trọng, viêm dạ dày mãn tính có thể dẫn đến viêm dạ dày teo, trong đó niêm mạc dạ dày bị teo đi và mất khả năng sản xuất acid và enzyme tiêu hóa. Trên mô học, người ta có thể thấy giảm số lượng tế bào niêm mạc và sự xâm nhập của các tế bào viêm mãn tính. Viêm dạ dày teo thường liên quan đến nhiễm H. pylori kéo dài hoặc viêm dạ dày tự miễn.
3. Phản ứng miễn dịch và viêm nhiễm
- Phản ứng miễn dịch bẩm sinh: Các tế bào miễn dịch như bạch cầu trung tính và đại thực bào phản ứng nhanh với các tác nhân gây viêm, giải phóng các cytokine gây viêm như IL-1, IL-6, và TNF-α. Những cytokine này có thể gây viêm nhiễm và tổn thương niêm mạc, tạo ra một môi trường không thuận lợi cho H. pylori.
- Phản ứng miễn dịch thích ứng: Khi nhiễm H. pylori, hệ miễn dịch thích ứng sẽ được kích hoạt, với sự tham gia của tế bào lympho T và B. Các tế bào này sản xuất ra kháng thể và cytokine gây viêm, góp phần vào quá trình viêm nhiễm. H. pylori cũng có khả năng kích hoạt các tế bào T regulatory (Treg), giúp nó tránh được sự tiêu diệt của hệ miễn dịch và duy trì tình trạng nhiễm mạn tính.
- Phản ứng miễn dịch tự miễn: Trong viêm dạ dày tự miễn, hệ miễn dịch của cơ thể tấn công vào tế bào parietal (tế bào tiết acid) của niêm mạc dạ dày, gây viêm và tổn thương niêm mạc. Điều này dẫn đến giảm sản xuất acid dạ dày và yếu tố nội tại (intrinsic factor), gây thiếu hụt vitamin B12 và thiếu máu ác tính.
- Sự phát triển của viêm dạ dày do stress: Stress có thể kích hoạt trục hạ đồi-tuyến yên-thượng thận, làm tăng sản xuất cortisol, một hormone chống viêm tự nhiên. Tuy nhiên, stress kéo dài và nặng có thể làm suy giảm khả năng đáp ứng miễn dịch của cơ thể, làm giảm lưu lượng máu đến niêm mạc dạ dày và tăng nguy cơ viêm.
IV. Triệu chứng lâm sàng của viêm dạ dày
Triệu chứng của viêm dạ dày có thể rất đa dạng và thay đổi tùy theo loại viêm dạ dày (cấp tính hay mãn tính) và nguyên nhân gây bệnh. Dưới đây là các triệu chứng phổ biến:
1. Triệu chứng cơ bản
- Đau bụng, đặc biệt là vùng thượng vị: Đây là triệu chứng phổ biến nhất của viêm dạ dày. Cơn đau thường được mô tả như cảm giác nóng rát hoặc âm ỉ ở vùng thượng vị (trên rốn). Đau có thể xảy ra sau khi ăn hoặc khi dạ dày trống rỗng, và có thể kéo dài từ vài phút đến vài giờ. Theo nghiên cứu, khoảng 70-80% bệnh nhân viêm dạ dày mãn tính báo cáo có triệu chứng đau bụng.
- Buồn nôn và nôn: Buồn nôn là một triệu chứng thường gặp ở bệnh nhân viêm dạ dày, đặc biệt là trong viêm dạ dày cấp tính. Nôn có thể xảy ra sau buồn nôn, và đôi khi nôn ra máu (hematemesis) nếu có xuất huyết niêm mạc. Một nghiên cứu cho thấy khoảng 40-50% bệnh nhân viêm dạ dày cấp tính có triệu chứng buồn nôn và nôn.
- Đầy hơi và khó tiêu: Cảm giác đầy hơi, chướng bụng, và khó tiêu là triệu chứng phổ biến khác của viêm dạ dày. Người bệnh thường cảm thấy no nhanh sau khi ăn và có cảm giác khó chịu ở vùng bụng trên. Khó tiêu liên quan đến viêm dạ dày có thể xảy ra do sản xuất quá nhiều hoặc quá ít acid dạ dày.
- Ợ nóng: Cảm giác nóng rát từ vùng thượng vị lan lên cổ họng là một triệu chứng điển hình của viêm dạ dày. Ợ nóng thường xảy ra khi acid dạ dày trào ngược lên thực quản, gây kích ứng niêm mạc.
- Chán ăn: Viêm dạ dày có thể gây mất cảm giác ngon miệng và chán ăn, dẫn đến giảm cân không mong muốn. Điều này có thể liên quan đến cảm giác đau hoặc khó chịu ở dạ dày, khiến bệnh nhân tránh ăn uống.
2. Triệu chứng khi có biến chứng
- Chảy máu dạ dày: Một biến chứng nguy hiểm của viêm dạ dày là chảy máu từ niêm mạc dạ dày bị viêm. Chảy máu có thể nhẹ (như phân đen, hắc ín) hoặc nặng (nôn ra máu tươi). Tình trạng này cần được xử lý khẩn cấp. Theo một nghiên cứu, khoảng 5-10% bệnh nhân viêm dạ dày có thể trải qua xuất huyết dạ dày.
- Thủng dạ dày: Trong một số trường hợp hiếm gặp, viêm dạ dày nặng có thể dẫn đến thủng dạ dày, tạo ra một lỗ hổng trong thành dạ dày. Triệu chứng của thủng dạ dày bao gồm đau bụng đột ngột, nôn mửa, và sốc. Thủng dạ dày là một tình trạng cấp cứu cần phẫu thuật ngay lập tức.
- Hẹp môn vị: Viêm dạ dày mãn tính có thể gây sẹo và hẹp môn vị, làm tắc nghẽn dòng chảy của thức ăn từ dạ dày xuống ruột non. Bệnh nhân có thể gặp phải triệu chứng nôn mửa nhiều lần, đầy hơi và mất cân. Hẹp môn vị cần can thiệp y tế để khắc phục tình trạng tắc nghẽn.
- Thiếu máu: Viêm dạ dày mãn tính, đặc biệt là viêm dạ dày tự miễn, có thể gây thiếu máu do thiếu vitamin B12 (thiếu máu ác tính). Bệnh nhân có thể có triệu chứng mệt mỏi, hoa mắt, chóng mặt và da xanh xao.
3. Biểu hiện lâm sàng theo từng loại viêm dạ dày
- Viêm dạ dày cấp tính: Thường có triệu chứng đột ngột và rõ ràng hơn, bao gồm đau thượng vị dữ dội, buồn nôn, nôn, và đôi khi là sốt. Những triệu chứng này có thể giảm đi sau vài ngày nếu nguyên nhân được loại bỏ hoặc điều trị đúng cách.
- Viêm dạ dày mãn tính: Triệu chứng thường nhẹ và kéo dài, bao gồm cảm giác khó tiêu, đau âm ỉ vùng thượng vị, ợ hơi, đầy bụng. Viêm dạ dày mãn tính có thể kéo dài nhiều tháng hoặc nhiều năm và thường liên quan đến nhiễm H. pylori hoặc các yếu tố khác như sử dụng NSAIDs lâu dài.
- Viêm dạ dày do stress: Triệu chứng viêm dạ dày do stress có thể xuất hiện đột ngột ở những bệnh nhân bị bệnh nặng hoặc trải qua chấn thương lớn. Triệu chứng chính là đau thượng vị và có thể có xuất huyết tiêu hóa, biểu hiện qua nôn ra máu hoặc phân đen.
V. Phương pháp chẩn đoán viêm dạ dày
Chẩn đoán viêm dạ dày đòi hỏi sự kết hợp giữa khai thác tiền sử bệnh, khám lâm sàng, và các phương pháp chẩn đoán hình ảnh và xét nghiệm để xác định nguyên nhân và mức độ tổn thương niêm mạc dạ dày. Dưới đây là các phương pháp chẩn đoán chính:
1. Tiền sử bệnh và khám lâm sàng
- Tiền sử bệnh: Bác sĩ sẽ hỏi bệnh nhân về các triệu chứng như đau bụng, buồn nôn, nôn, ợ nóng, đầy hơi, chán ăn, và các triệu chứng khác. Ngoài ra, các thông tin liên quan đến thói quen ăn uống, sử dụng thuốc (đặc biệt là NSAIDs), tiêu thụ rượu, hút thuốc lá, và tình trạng stress cũng rất quan trọng để xác định yếu tố nguy cơ.
- Khám lâm sàng: Bác sĩ sẽ kiểm tra vùng bụng để tìm các dấu hiệu đau thượng vị khi ấn, kiểm tra dấu hiệu chướng bụng, và các triệu chứng khác như phân đen, dấu hiệu thiếu máu (da xanh xao, mệt mỏi) hoặc các dấu hiệu của sốc trong trường hợp có biến chứng chảy máu dạ dày nặng.
2. Nội soi dạ dày
- Mô tả phương pháp: Nội soi dạ dày là phương pháp chẩn đoán tiêu chuẩn vàng để phát hiện viêm dạ dày. Trong quá trình nội soi, một ống mỏng, linh hoạt có gắn camera ở đầu được đưa qua miệng xuống dạ dày để quan sát trực tiếp niêm mạc dạ dày. Nội soi cho phép bác sĩ nhìn thấy các vùng viêm, tổn thương, loét hoặc bất kỳ sự thay đổi bất thường nào trong niêm mạc dạ dày.
- Ưu điểm: Nội soi không chỉ giúp chẩn đoán chính xác viêm dạ dày mà còn cho phép bác sĩ lấy mẫu sinh thiết từ niêm mạc dạ dày để kiểm tra vi khuẩn H. pylori, xác định mức độ tổn thương và loại trừ các nguyên nhân khác như ung thư dạ dày. Nội soi cũng có thể phát hiện và điều trị sớm các biến chứng như chảy máu. Theo một nghiên cứu đăng trên tạp chí Gastrointestinal Endoscopy, nội soi có độ nhạy khoảng 95% và độ đặc hiệu 98% trong việc phát hiện viêm dạ dày.
3. Xét nghiệm máu và phân
- Xét nghiệm máu: Xét nghiệm máu giúp đánh giá các chỉ số viêm nhiễm như bạch cầu, CRP (C-reactive protein), và các dấu hiệu thiếu máu (hemoglobin, hematocrit). Xét nghiệm máu cũng có thể đo mức độ vitamin B12 để phát hiện thiếu máu ác tính trong viêm dạ dày tự miễn.
- Xét nghiệm phân: Xét nghiệm phân tìm sự hiện diện của máu ẩn trong phân, một dấu hiệu của xuất huyết tiêu hóa do viêm dạ dày. Ngoài ra, xét nghiệm phân cũng có thể phát hiện kháng nguyên H. pylori, giúp chẩn đoán nhiễm H. pylori. Nghiên cứu cho thấy xét nghiệm phân có độ nhạy từ 75-95% và độ đặc hiệu từ 85-100% trong phát hiện nhiễm H. pylori. Xét nghiệm máu để phát hiện kháng thể IgG chống H. pylori có độ nhạy 85% và độ đặc hiệu 79%.
4. Xét nghiệm thở urease
- Mô tả phương pháp: Xét nghiệm thở urease là một phương pháp không xâm lấn để phát hiện nhiễm H. pylori. Bệnh nhân uống một dung dịch chứa ure có đánh dấu bằng đồng vị carbon. Nếu có sự hiện diện của H. pylori, vi khuẩn này sẽ chuyển hóa ure thành carbon dioxide, và khí CO2 này sẽ được phát hiện trong hơi thở của bệnh nhân
- Ưu điểm: Xét nghiệm thở urease nhanh chóng, chính xác và không đòi hỏi phải thực hiện nội soi. Nó được sử dụng rộng rãi để chẩn đoán nhiễm H. pylori và kiểm tra hiệu quả điều trị.
- Số liệu: Theo một nghiên cứu đăng trên Journal of Clinical Microbiology, xét nghiệm thở urease có độ nhạy 95% và độ đặc hiệu 98%, là phương pháp đáng tin cậy để phát hiện nhiễm H. pylori.
5. Sinh thiết và xét nghiệm mô học
Mô tả phương pháp: Sinh thiết niêm mạc dạ dày được lấy qua quá trình nội soi để kiểm tra mô học. Sinh thiết giúp xác định mức độ viêm, phát hiện sự hiện diện của H. pylori, và loại trừ các tổn thương ác tính như ung thư.
Sinh thiết là phương pháp chẩn đoán tiêu chuẩn trong phát hiện H. pylori với độ nhạy và độ đặc hiệu cao (từ 90-95%). Sinh thiết cũng cho phép đánh giá chi tiết cấu trúc mô học của niêm mạc dạ dày, phát hiện các biến đổi tiền ung thư như metaplasia ruột hoặc loạn sản.
6. Xét nghiệm khác
X-quang dạ dày: Mặc dù ít được sử dụng, X-quang dạ dày với chất cản quang đôi khi được thực hiện để phát hiện loét hoặc các bất thường khác trong cấu trúc dạ dày.
MRI và CT scan: Thỉnh thoảng được sử dụng để đánh giá các biến chứng hoặc các tình trạng bệnh lý khác khi các phương pháp trên không đủ để đưa ra chẩn đoán.
VI. Điều trị viêm dạ dày
Điều trị viêm dạ dày tập trung vào việc giảm triệu chứng, loại bỏ nguyên nhân gây bệnh, và ngăn ngừa các biến chứng tiềm ẩn. Các phương pháp điều trị bao gồm thay đổi lối sống, sử dụng thuốc, và trong một số trường hợp cần thiết có thể phải can thiệp phẫu thuật. Dưới đây là các phương pháp điều trị chính:
1. Điều trị không dùng thuốc
- Thay đổi lối sống: Việc điều chỉnh lối sống là một phần quan trọng trong điều trị viêm dạ dày, đặc biệt là đối với những trường hợp liên quan đến căng thẳng hoặc thói quen không lành mạnh.
- Giảm stress: Stress có thể làm nặng thêm triệu chứng của viêm dạ dày. Các phương pháp như yoga, thiền, hoặc các kỹ thuật thư giãn có thể giúp giảm căng thẳng.
- Ngưng thuốc lá và hạn chế tiêu thụ rượu: Thuốc lá và rượu là những tác nhân gây kích thích niêm mạc dạ dày. Ngưng thuốc lá và hạn chế hoặc ngừng uống rượu có thể giúp giảm triệu chứng và ngăn ngừa viêm dạ dày tái phát.
- Chế độ ăn uống: Bệnh nhân nên tránh các thức ăn có tính chất kích thích như thực phẩm cay, chua, béo, chiên rán, và cà phê. Thay vào đó, nên ăn những thức ăn dễ tiêu hóa, chia thành nhiều bữa nhỏ trong ngày để tránh quá tải cho dạ dày. Uống đủ nước cũng quan trọng để duy trì chức năng tiêu hóa bình thường.
- Số liệu: Một nghiên cứu từ Journal of Gastroenterology cho thấy, thay đổi lối sống, bao gồm việc giảm stress và thay đổi chế độ ăn uống, có thể giảm triệu chứng viêm dạ dày ở khoảng 30-50% bệnh nhân.
2. Điều trị dùng thuốc
Kháng sinh diệt H. pylori: Đối với viêm dạ dày do nhiễm H. pylori, việc điều trị kháng sinh là cần thiết để loại bỏ vi khuẩn. Thường sử dụng phác đồ điều trị ba thuốc hoặc bốn thuốc bao gồm hai kháng sinh (ví dụ: amoxicillin và clarithromycin) kết hợp với một chất ức chế bơm proton (PPI) như omeprazole. Phác đồ này được khuyến cáo sử dụng trong 7-14 ngày.
Số liệu: Tỷ lệ thành công của phác đồ điều trị H. pylori dao động từ 70-90%, tùy thuộc vào độ nhạy kháng sinh và tuân thủ của bệnh nhân.
Thuốc giảm acid dạ dày: Các thuốc giảm acid dạ dày giúp giảm triệu chứng đau và bảo vệ niêm mạc dạ dày.
Chất ức chế bơm proton (PPI): PPI như omeprazole, pantoprazole, và esomeprazole ức chế sản xuất acid dạ dày bằng cách ngăn chặn hoạt động của bơm proton trong tế bào parietal. Đây là nhóm thuốc hiệu quả nhất trong việc giảm tiết acid và được sử dụng rộng rãi để điều trị viêm dạ dày.
H2-receptor antagonist: Các thuốc như ranitidine và famotidine giảm tiết acid dạ dày bằng cách ngăn chặn histamine trên thụ thể H2 của tế bào parietal.
Số liệu: Nghiên cứu cho thấy, PPI có thể giảm triệu chứng và chữa lành viêm dạ dày trong 80-90% trường hợp sau 4-8 tuần điều trị.
Thuốc bảo vệ niêm mạc dạ dày: Các thuốc như sucralfate và misoprostol tạo lớp màng bảo vệ trên niêm mạc dạ dày, ngăn chặn sự xâm nhập của acid dạ dày và các chất gây kích ứng khác.
Sucralfate: Sucralfate kết hợp với protein ở niêm mạc dạ dày tạo thành một lớp bảo vệ tạm thời, giúp chữa lành tổn thương.
Misoprostol: Là một dẫn xuất của prostaglandin, misoprostol bảo vệ niêm mạc dạ dày bằng cách tăng cường sản xuất chất nhầy và bicarbonate. Thuốc này thường được sử dụng để ngăn ngừa viêm dạ dày do NSAIDs.
Số liệu: Một nghiên cứu từ Alimentary Pharmacology & Therapeutics cho thấy sucralfate có thể giảm triệu chứng và tăng tốc độ lành vết loét trong khoảng 70% trường hợp.
Thuốc kháng acid: Thuốc kháng acid như magnesium hydroxide và aluminum hydroxide có tác dụng trung hòa acid dạ dày, cung cấp sự giảm đau tạm thời. Tuy nhiên, chúng không chữa khỏi viêm dạ dày và chỉ nên dùng khi cần thiết để giảm triệu chứng cấp tính.
3. Điều trị các biến chứng
- Chảy máu dạ dày: Trong trường hợp viêm dạ dày gây chảy máu, cần phải can thiệp nội soi để cầm máu. Nội soi có thể giúp xác định vị trí chảy máu và thực hiện các biện pháp cầm máu như tiêm epinephrine, đốt điện, hoặc sử dụng clip kẹp.
- Nội soi cầm máu thành công trong hơn 90% trường hợp xuất huyết dạ dày do viêm.
- Phẫu thuật hiếm khi cần thiết trong điều trị viêm dạ dày có biến chứng, nhưng có thể cần thiết nếu có biến chứng nặng như chảy máu, thủng dạ dày hoặc hẹp môn vị không đáp ứng với điều trị nội khoa.
- Phẫu thuật nội soi: Thường được sử dụng để điều trị các biến chứng thủng hoặc cắt bỏ các khối u hoặc loét nghiêm trọng.
- Phẫu thuật thường chỉ được chỉ định ở khoảng 1-2% bệnh nhân viêm dạ dày có biến chứng nặng không đáp ứng với điều trị nội khoa.
4. Điều trị viêm dạ dày tự miễn
Vitamin B12 bổ sung: Viêm dạ dày tự miễn gây thiếu hụt yếu tố nội tại cần thiết cho việc hấp thụ vitamin B12, dẫn đến thiếu máu ác tính. Bệnh nhân cần bổ sung vitamin B12 dưới dạng tiêm hoặc đường uống để duy trì mức vitamin bình thường và ngăn ngừa các biến chứng của thiếu máu.
Thiếu máu ác tính do viêm dạ dày tự miễn ảnh hưởng đến khoảng 0.1% dân số và là nguyên nhân chính gây thiếu máu do thiếu vitamin B12 ở người lớn tuổi.
VII. Tiên lượng và phòng ngừa viêm dạ dày
Viêm dạ dày là một bệnh lý phổ biến nhưng với các biện pháp điều trị và phòng ngừa thích hợp, phần lớn bệnh nhân có thể kiểm soát tốt triệu chứng và ngăn ngừa các biến chứng. Phần này sẽ trình bày về tiên lượng của viêm dạ dày và các biện pháp phòng ngừa hiệu quả.
1. Tiên lượng
- Tỷ lệ hồi phục: Viêm dạ dày cấp tính thường có tiên lượng tốt nếu được điều trị kịp thời và loại bỏ nguyên nhân gây bệnh. Với việc sử dụng thuốc giảm acid dạ dày và kháng sinh để loại bỏ H. pylori, triệu chứng của viêm dạ dày cấp tính có thể giảm đáng kể trong vòng vài ngày đến vài tuần. Viêm dạ dày mãn tính cũng có thể được kiểm soát tốt với điều trị phù hợp, mặc dù có thể cần nhiều thời gian hơn để đạt được kết quả.
- Nguy cơ biến chứng: Mặc dù phần lớn các trường hợp viêm dạ dày có thể được điều trị hiệu quả, một số trường hợp viêm dạ dày mãn tính, đặc biệt là viêm dạ dày do H. pylori hoặc viêm dạ dày tự miễn, có nguy cơ phát triển các biến chứng nghiêm trọng. Các biến chứng này bao gồm loét dạ dày, xuất huyết tiêu hóa, thủng dạ dày, hẹp môn vị, và ung thư dạ dày. Nghiên cứu cho thấy, khoảng 1-2% bệnh nhân viêm dạ dày mãn tính liên quan đến H. pylori có nguy cơ tiến triển thành ung thư dạ dày.
Yếu tố ảnh hưởng đến tiên lượng:
- Loại viêm dạ dày: Viêm dạ dày cấp tính thường có tiên lượng tốt hơn viêm dạ dày mãn tính. Viêm dạ dày tự miễn có thể dẫn đến thiếu máu ác tính và cần theo dõi dài hạn.
- Sự tuân thủ điều trị: Việc tuân thủ điều trị và thay đổi lối sống đóng vai trò quan trọng trong tiên lượng bệnh. Bệnh nhân không tuân thủ điều trị có nguy cơ cao tái phát và tiến triển bệnh.
- Yếu tố nguy cơ: Sử dụng NSAIDs kéo dài, hút thuốc lá, tiêu thụ rượu nhiều, và căng thẳng kéo dài đều có thể làm tăng nguy cơ biến chứng và ảnh hưởng đến tiên lượng.
2. Phòng ngừa
Phòng ngừa nhiễm H. pylori:
- Vệ sinh cá nhân và môi trường: Nhiễm H. pylori thường liên quan đến điều kiện vệ sinh kém. Để giảm nguy cơ nhiễm H. pylori, cần đảm bảo vệ sinh cá nhân tốt, rửa tay thường xuyên, và ăn uống thực phẩm sạch.
- Kiểm soát lây nhiễm trong gia đình: Nếu một thành viên trong gia đình nhiễm H. pylori, các thành viên khác cũng nên kiểm tra và điều trị để tránh lây nhiễm.
- Hạn chế sử dụng NSAIDs: Sử dụng NSAIDs kéo dài là một yếu tố nguy cơ quan trọng gây viêm dạ dày. Bệnh nhân cần được khuyến cáo hạn chế sử dụng NSAIDs và sử dụng các thuốc thay thế khi cần thiết. Nếu không thể tránh sử dụng NSAIDs, có thể sử dụng cùng với PPI để bảo vệ niêm mạc dạ dày.
- Quản lý stress hiệu quả: Stress là một yếu tố nguy cơ góp phần vào viêm dạ dày. Các biện pháp quản lý stress như tập yoga, thiền, tham gia các hoạt động thể dục thể thao, và duy trì lối sống lành mạnh có thể giúp giảm căng thẳng và giảm nguy cơ viêm dạ dày.
Chế độ ăn uống và lối sống lành mạnh:
- Chế độ ăn uống: Tránh các thực phẩm cay, chua, chiên rán, và có cồn. Ăn nhiều bữa nhỏ trong ngày thay vì ăn quá nhiều một lần để giảm tải cho dạ dày. Uống đủ nước và tránh uống nhiều cà phê, trà, nước ngọt có gas.
- Ngưng thuốc lá và hạn chế rượu: Thuốc lá và rượu là những tác nhân kích thích niêm mạc dạ dày. Ngưng hút thuốc và hạn chế tiêu thụ rượu có thể giúp ngăn ngừa viêm dạ dày và giảm nguy cơ tái phát.
- Tái khám định kỳ: Bệnh nhân đã từng bị viêm dạ dày, đặc biệt là viêm dạ dày mãn tính hoặc có tiền sử nhiễm H. pylori, nên tái khám định kỳ để theo dõi tình trạng bệnh và phát hiện sớm các biến chứng. Điều này đặc biệt quan trọng đối với những người có yếu tố nguy cơ cao như tuổi cao, tiền sử gia đình ung thư dạ dày, hoặc thiếu máu ác tính
3. Các nghiên cứu và xu hướng phòng ngừa mới
- Vaccine phòng ngừa H. pylori: Hiện tại, các nghiên cứu đang tập trung vào phát triển vaccine phòng ngừa H. pylori để giảm tỷ lệ nhiễm vi khuẩn này trong cộng đồng. Mặc dù chưa có vaccine nào được chấp thuận sử dụng rộng rãi, nhưng các thử nghiệm lâm sàng ban đầu đã cho kết quả hứa hẹn.
- Chế phẩm sinh học (probiotics): Probiotics đã được chứng minh có tác dụng bảo vệ niêm mạc dạ dày và giảm viêm nhiễm liên quan đến H. pylori. Sử dụng probiotics như một biện pháp hỗ trợ trong điều trị và phòng ngừa viêm dạ dày đang là một hướng nghiên cứu tiềm năng.
VIII. Nghiên cứu và phát triển trong lĩnh vực viêm dạ dày
1. Những tiến bộ mới trong nghiên cứu về viêm dạ dày
Phát triển vaccine phòng ngừa H. pylori:
Mục tiêu: H. pylori là nguyên nhân chính gây viêm dạ dày mãn tính và là yếu tố nguy cơ quan trọng dẫn đến ung thư dạ dày. Vì vậy, phát triển vaccine phòng ngừa H. pylori là một lĩnh vực nghiên cứu quan trọng. Vaccine có thể giúp giảm tỷ lệ nhiễm, từ đó giảm tỷ lệ mắc viêm dạ dày, loét dạ dày, và ung thư dạ dày.
Tiến bộ hiện tại: Các nghiên cứu tiền lâm sàng và thử nghiệm lâm sàng sơ bộ đã được tiến hành với các loại vaccine khác nhau, bao gồm vaccine tiêm chủng và vaccine uống. Một số nghiên cứu đã cho thấy khả năng kích thích phản ứng miễn dịch chống lại H. pylori, nhưng vẫn còn nhiều thách thức trong việc phát triển vaccine hiệu quả và an toàn.
Theo một báo cáo từ World Journal of Gastroenterology, khoảng 30% các loại vaccine tiềm năng đã cho thấy hiệu quả bảo vệ trong các thử nghiệm lâm sàng sơ bộ, nhưng cần thêm nghiên cứu để tối ưu hóa công thức vaccine và xác định liều lượng phù hợp.
Men tiêu hóa (probiotics):
Mục tiêu: Probiotics được nghiên cứu với mục đích cải thiện sức khỏe đường tiêu hóa và hỗ trợ điều trị viêm dạ dày, đặc biệt là do H. pylori. Probiotics có thể giúp tái lập cân bằng vi sinh trong dạ dày, giảm viêm nhiễm, và ức chế sự phát triển của H. pylori.
Tiến bộ hiện tại: Nhiều nghiên cứu cho thấy các chủng probiotics như Lactobacillus và Bifidobacterium có khả năng ức chế H. pylori và giảm viêm niêm mạc dạ dày. Kết hợp probiotics với kháng sinh trong điều trị H. pylori có thể cải thiện tỷ lệ diệt khuẩn và giảm tác dụng phụ của kháng sinh.
Một nghiên cứu đăng trên Journal of Clinical Gastroenterology cho thấy, việc sử dụng probiotics kết hợp với phác đồ điều trị H. pylori có thể tăng tỷ lệ diệt khuẩn lên đến 10-15% và giảm các triệu chứng như tiêu chảy và đau bụng do kháng sinh.
Liệu pháp miễn dịch:
Mục tiêu: Liệu pháp miễn dịch nhắm đến việc kích hoạt hệ thống miễn dịch để tiêu diệt H. pylori và các tế bào viêm trong dạ dày. Điều này có thể giúp điều trị viêm dạ dày mà không cần sử dụng kháng sinh, giảm nguy cơ kháng thuốc.
Tiến bộ hiện tại: Các nghiên cứu đang phát triển các loại thuốc kích thích miễn dịch nhắm đến các thụ thể miễn dịch cụ thể, giúp tăng cường đáp ứng miễn dịch chống lại H. pylori. Một số loại peptide và kháng thể đơn dòng đang được nghiên cứu như các liệu pháp tiềm năng.
Các thử nghiệm lâm sàng ban đầu đã cho thấy kết quả hứa hẹn trong việc giảm tải lượng H. pylori và viêm niêm mạc dạ dày bằng cách sử dụng các chất kích thích miễn dịch, với hiệu quả giảm vi khuẩn lên đến 60-70%.
2. Xu hướng tương lai trong nghiên cứu và điều trị viêm dạ dày
- Cá nhân hóa điều trị: Xu hướng cá nhân hóa điều trị đang phát triển mạnh trong lĩnh vực y học nói chung và điều trị viêm dạ dày nói riêng. Việc sử dụng các công cụ di truyền và sinh học để xác định chính xác nguyên nhân và mức độ viêm, từ đó đưa ra phác đồ điều trị cá nhân hóa, có thể tăng hiệu quả điều trị và giảm tác dụng phụ.
- Phát triển thuốc mới: Ngoài PPI và H2-receptor antagonist, các nhà khoa học đang nghiên cứu các loại thuốc mới có cơ chế khác nhau để điều trị viêm dạ dày. Những loại thuốc này có thể bao gồm các chất ức chế acid thế hệ mới, các chất bảo vệ niêm mạc, và các thuốc chống viêm có chọn lọc.
- Công nghệ y học số: Sử dụng các ứng dụng di động và thiết bị đeo để theo dõi triệu chứng và tuân thủ điều trị của bệnh nhân. Điều này có thể giúp bác sĩ quản lý bệnh nhân từ xa, điều chỉnh điều trị dựa trên dữ liệu thực tế và cung cấp hỗ trợ tức thì cho bệnh nhân khi cần thiết.
- Chương trình sàng lọc và giáo dục cộng đồng: Tăng cường sàng lọc nhiễm H. pylori và giáo dục cộng đồng về các biện pháp phòng ngừa có thể giúp giảm tỷ lệ mắc viêm dạ dày. Việc triển khai các chương trình sàng lọc định kỳ cho các nhóm nguy cơ cao có thể giúp phát hiện sớm và điều trị kịp thời, ngăn ngừa các biến chứng.
Kết luận
Phát triển các phương pháp điều trị và phòng ngừa hiệu quả cho viêm dạ dày là một ưu tiên trong lĩnh vực y tế, với sự tập trung vào việc hiểu rõ hơn về sinh lý bệnh, cải tiến các phương pháp chẩn đoán, và ứng dụng các tiến bộ khoa học mới. Tương lai của điều trị viêm dạ dày sẽ phụ thuộc vào các nghiên cứu tiếp tục trong các lĩnh vực này và sự kết hợp giữa các phương pháp tiếp cận truyền thống và hiện đại để tối ưu hóa chăm sóc bệnh nhân.
Để đặt lịch khám hoặc tư vấn cùng PGS.TS.BS Nguyễn Anh Tuấn, quý khách vui lòng liên hệ: