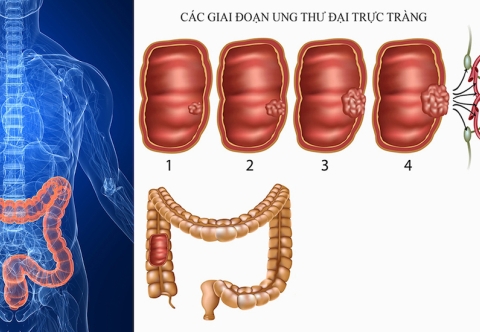
Phẫu thuật là phương pháp chính và quan trọng nhất trong điều trị ung thư trực tràng, đặc biệt khi khối u còn khu trú và chưa lan rộng. Mục tiêu của phẫu thuật là loại bỏ hoàn toàn khối u, cùng với một phần mô khỏe mạnh xung quanh và hạch bạch huyết để giảm nguy cơ tái phát. Dưới đây là các kỹ thuật phẫu thuật phổ biến trong điều trị ung thư trực tràng:
1. Phẫu thuật cắt bỏ trước thấp, bảo tồn cơ thắt (Low Anterior Resection - LAR)
Phẫu thuật cắt bỏ trước thấp thường được sử dụng khi khối u nằm ở phần cao hoặc giữa của trực tràng, cách xa hậu môn một khoảng đủ để bảo tồn cơ thắt hậu môn. Kỹ thuật này bao gồm:
- Loại bỏ đoạn trực tràng chứa khối u.
- Kết nối phần còn lại của trực tràng hoặc đại tràng với hậu môn (nối kết đại trực tràng).
- Đặt tạm thời dẫn lưu hồi tràng để bảo vệ chỗ nối trong một số trường hợp cần thiết.
Lợi ích:
- Bảo tồn cơ thắt hậu môn, tránh phải sử dụng hậu môn nhân tạo vĩnh viễn.
- Giữ lại chức năng tiêu hóa tự nhiên và chất lượng cuộc sống tốt hơn cho bệnh nhân.
Chỉ định:
Khối u ở phần cao hoặc giữa trực tràng, không xâm lấn cơ thắt hậu môn.
2. Phẫu thuật cắt bỏ trực tràng qua ổ bụng và đáy chậu (Abdominoperineal Resection - APR)
Mô tả:
- Phẫu thuật cắt bỏ trực tràng qua ổ bụng và đáy chậu được thực hiện khi khối u nằm thấp gần hậu môn, làm cho việc bảo tồn cơ thắt hậu môn không khả thi. Kỹ thuật này bao gồm:
- Loại bỏ toàn bộ trực tràng và hậu môn.
- Đóng lỗ hậu môn và tạo ra một hậu môn nhân tạo vĩnh viễn (colostomy) trên thành bụng để đưa phân ra ngoài.
Lợi ích:
- Đảm bảo loại bỏ hoàn toàn khối u khi nằm gần hoặc xâm lấn cơ thắt hậu môn.
- Giảm nguy cơ tái phát ung thư tại chỗ.
Chỉ định:
- Khối u nằm thấp gần hậu môn hoặc xâm lấn cơ thắt hậu môn.
- Bệnh nhân không phù hợp với phẫu thuật bảo tồn cơ thắt hậu môn.
3. Phẫu thuật xâm lấn tối thiểu (Laparoscopic and Robotic Surgery)
Mô tả:
Phẫu thuật xâm lấn tối thiểu, bao gồm phẫu thuật nội soi (laparoscopic) và phẫu thuật robot (robotic), sử dụng các vết mổ nhỏ và dụng cụ chuyên dụng để loại bỏ khối u. Phẫu thuật robot cung cấp khả năng chính xác cao hơn, với các công cụ nhỏ và linh hoạt.
Lợi ích:
- Ít đau đớn sau phẫu thuật.
- Thời gian hồi phục nhanh hơn và giảm thời gian nằm viện.
- Ít biến chứng sau phẫu thuật như nhiễm trùng hoặc sẹo dính.
Chỉ định:
- Khối u không quá lớn và không xâm lấn các cơ quan lân cận.
- Bệnh nhân có thể trạng tốt, không có các vấn đề sức khỏe nghiêm trọng ảnh hưởng đến phẫu thuật.
4. Phẫu thuật cắt bỏ toàn bộ mạc treo trực tràng (Total Mesorectal Excision - TME)
Mô tả:
TME là kỹ thuật tiêu chuẩn trong phẫu thuật ung thư trực tràng, đặc biệt cho các khối u nằm gần hậu môn. TME bao gồm loại bỏ toàn bộ trực tràng cùng với các mô mỡ xung quanh (mesorectum), nơi chứa các hạch bạch huyết.
Lợi ích:
- Giảm nguy cơ tái phát tại chỗ bằng cách loại bỏ tất cả các mô có thể chứa tế bào ung thư.
- Được coi là phương pháp chuẩn mực và hiệu quả nhất trong điều trị ung thư trực tràng.
Chỉ định:
Hầu hết các trường hợp ung thư trực tràng, đặc biệt là khi khối u nằm gần hậu môn.
5. Phẫu thuật cắt bỏ cục bộ (Local Excision)
Mô tả:
Phẫu thuật cắt bỏ cục bộ là kỹ thuật ít xâm lấn, được sử dụng cho các khối u nhỏ, giai đoạn sớm (thường là T1) mà không có xâm lấn hạch bạch huyết. Phẫu thuật này bao gồm việc loại bỏ khối u cùng với một rìa nhỏ mô lành.
Lợi ích:
- Ít đau đớn và thời gian phục hồi nhanh chóng.
- Không cần phải loại bỏ toàn bộ trực tràng.
Chỉ định:
- Khối u nhỏ, nằm nông và giai đoạn sớm.
- Không có bằng chứng xâm lấn hạch bạch huyết hoặc di căn xa.
7. Các yếu tố ảnh hưởng đến lựa chọn phẫu thuật
- Vị trí khối u: Khối u nằm ở phần cao, giữa hay thấp của trực tràng sẽ quyết định loại phẫu thuật được chọn.
- Giai đoạn ung thư: Phẫu thuật có thể kết hợp với hóa xạ trị tân bổ trợ hoặc bổ trợ tùy thuộc vào mức độ lan rộng của khối u.
- Tình trạng sức khỏe tổng quát: Bệnh nhân có các bệnh nền như bệnh tim mạch, tiểu đường có thể ảnh hưởng đến quyết định phẫu thuật.
- Khả năng bảo tồn cơ thắt: Trong nhiều trường hợp, ưu tiên việc bảo tồn cơ thắt hậu môn để duy trì chức năng tiêu hóa tự nhiên.
8. Kết quả và tiên lượng sau phẫu thuật
Phẫu thuật có thể loại bỏ khối u thành công và giảm nguy cơ tái phát, đặc biệt khi kết hợp với các phương pháp điều trị bổ trợ như hóa trị và xạ trị. Tiên lượng phụ thuộc vào giai đoạn bệnh, khả năng loại bỏ hoàn toàn khối u, và tình trạng hạch bạch huyết.
Tỷ lệ sống sót 5 năm sau phẫu thuật ung thư trực tràng giai đoạn I và II có thể lên đến 90%.
Đối với giai đoạn III, tỷ lệ này giảm xuống còn khoảng 70-75%, trong khi ở giai đoạn IV, tỷ lệ sống sót 5 năm thường dưới 15%.
9. Biến chứng và chăm sóc sau phẫu thuật
Biến chứng:
- Nhiễm trùng vết mổ, chảy máu.
- Thủng hoặc tổn thương các cơ quan lân cận.
- Rò miệng nối.
- Các biến chứng liên quan tới hậu môn nhân tạo: sa hậu môn nhân tạo, thoát vị cạnh hậu môn nhân tạo, tắc hậu môn nhân tạo…
Chăm sóc sau phẫu thuật:
- Theo dõi tình trạng vết mổ và dấu hiệu nhiễm trùng.
- Hỗ trợ tâm lý cho bệnh nhân phải sử dụng hậu môn nhân tạo.
- Tái khám định kỳ để theo dõi tái phát và điều trị bổ trợ nếu cần.
Để đặt lịch khám hoặc tư vấn cùng PGS.TS.BS Nguyễn Anh Tuấn, quý khách vui lòng liên hệ:
 Phẫu thuật là phương pháp chính và quan trọng nhất trong điều trị ung thư trực tràng, đặc biệt khi khối u còn khu trú và chưa lan rộng. Mục tiêu của phẫu thuật là loại bỏ hoàn toàn khối u, cùng với một phần mô khỏe mạnh xung quanh và hạch bạch huyết để giảm nguy cơ tái phát. Dưới đây là các kỹ thuật phẫu thuật phổ biến trong điều trị ung thư trực tràng:
Phẫu thuật là phương pháp chính và quan trọng nhất trong điều trị ung thư trực tràng, đặc biệt khi khối u còn khu trú và chưa lan rộng. Mục tiêu của phẫu thuật là loại bỏ hoàn toàn khối u, cùng với một phần mô khỏe mạnh xung quanh và hạch bạch huyết để giảm nguy cơ tái phát. Dưới đây là các kỹ thuật phẫu thuật phổ biến trong điều trị ung thư trực tràng:
.jpg)