Mục Lục
1.Phẫu thuật nội soi thu nhỏ dạ dày
Ban đầu phẫu thuật này là một bước của một số phẫu thuật giảm béo khác (như BPD /DS; RYGBP), sau đó được thực hiện với vai trò độc lập bởi Gagner vào đầu những năm 2000 (2). Với tỉ lệ an toàn phẫu thuật rất cao và hiệu quả ngắn hạn cũng như dài hạn, phẫu thuật này đã phát triển với tốc độ rất nhanh và hiện tại trở thành phẫu thuật được thực hiện nhiều nhất trên toàn thế giới (45,9%) [1].
Phương pháp khoa học: phẫu thuật được thực hiện nội soi hoàn toàn, phẫu thuật viên sẽ thu nhỏ dạ dày lại dọc theo bờ cong nhỏ dưới sự định hướng của dụng cụ chuyên biệt nhằm tránh hẹp ống dạ dày tân tạo, phẫu thuật sẽ loại bỏ khoảng 70 đến 80 phần trăm dạ dày phía bờ cong lớn, tạo ra một ống dạ dày hẹp với thể tích khoảng 150 đến 200 mL.
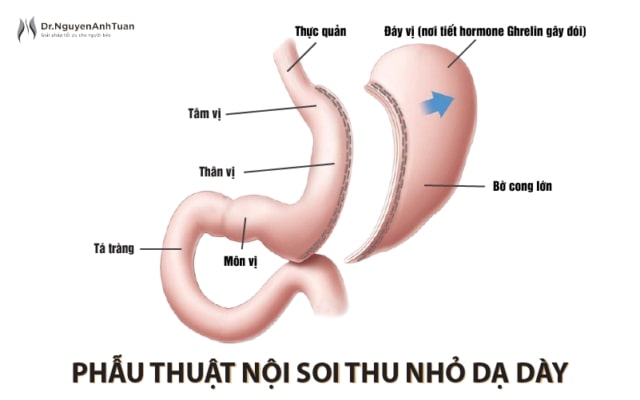
Mục đích của phẫu thuật là nhằm thu nhỏ dạ dày và loại bỏ phần đáy vị nơi có các tế bào chế tiết ra Ghrelin (một loại hooc môn tạo ra trạng thái thèm ăn hoặc tăng cảm giác ngon miệng), từ đó làm giảm lượng thức ăn đưa vào hàng ngày và giúp bệnh nhân không còn muốn ăn nhiều như trước khi phẫu thuật.
2.Chỉ định thu nhỏ dạ dày
Dựa theo kết quả hội nghị đồng thuận Châu Á về phẫu thuật điều trị bệnh béo phì và chuyển hóa diễn ra ngày 24 tháng 2 năm 2011 tại Hokkaido-Nhật Bản(3):
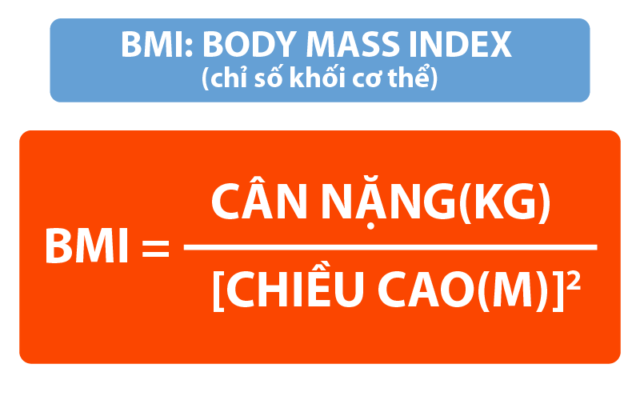
- Bệnh nhân có BMI ≥ 35 có hoặc không có bệnh kết hợp.
- Bệnh nhân có BMI ≥ 30 kết hợp đái tháo đường typ II hoặc hội chứng chuyển hóa.
- Bệnh nhân đái tháo đường typ II khó kiểm soát hoặc hội chứng chuyển hóa với BMI ≥ 27,5 (cân nhắc).
- Khuyến cáo thực hiện: độ tuổi từ 19 tuổi đến 65 tuổi.
3.Chống chỉ định
- Bệnh lý trào ngược thực quản mức độ nặng hoặc thực quản Berret.
- Thoát vị hoành.
- Bệnh nhân đang có bệnh lý ác tính, loét dạ dày hoặc loét hành tá tràng.
- Bệnh nhân không đồng ý phẫu thuật
4.Kết quả phương pháp thu nhỏ dạ dày
Kết quả sau mổ của các bệnh nhân phẫu thuật nội soi thu nhỏ dạ dày được ghi nhận rất khả quan cả trong ngắn hạn và dài hạn. Các báo cáo trên thế giới cho thấy phẫu thuật này giúp giảm được 50% -70% khối lượng dư thừa của bệnh nhân trong thời gian từ 11 tháng đến 60 tháng sau mổ. Nghiên cứu phân tích tổng hợp năm 2017 (dựa trên kết quả 20 nghiên cứu theo dõi sau mổ trên 5 năm) với 2.713 bệnh nhân và 1.626 bệnh nhân được theo dõi ≥5 năm cho thấy: Cân nặng dư thừa giảm trung bình tại thời điểm 5 năm đạt 58,4%, tại các thời điểm 6, 7, 8, và 11 năm lần lượt là 59.5%, 56.6%, 56.4%, và 62.5% (4).
Phẫu thuật nội soi thu nhỏ dạ dày hình ống cũng đã được chứng minh có hiệu quả đối với bệnh nhân đái tháo đường typ II kèm theo thừa cân hoặc béo phì. Kết quả 5 năm đối với 402 bệnh nhân đái tháo đường typII được báo cáo trong nghiên cứu phân tích tổng hợp năm 2016 ( bao gồm 11 nghiên cứu, n = 1354) cho thấy tại thời điểm 5 năm có 60,8% bệnh nhân sau mổ không còn tiểu đường, mức glucose máu lúc đói trung bình (FPG) giảm từ 9.5 xuống 6.2 mmol/l và và giá trị HbA1C trung bình giảm từ 8,3% xuống 6,7%(5).
Phẫu thuật nội soi thu nhỏ dạ dày hình ống được ghi nhận là có độ an toàn cao, tỉ lệ tai biến và biến chứng sau mổ thấp. Nghiên cứu đồng thuận đã chỉ ra hẹp ống dạ dày tân tạo là biến chứng thường thấy nhất (trung bình 2,1 ± 8,4%,) và rò tiêu hóa là biến chứng nặng nhất (trung bình 2,4 ± 7,6%)(2). Biến chứng xa thường gặp là tình trạng trào ngược thực quản, tình trạng này có thể điều trị bằng thuốc ức chế bơm proton.
Trong trường hợp các biến chứng kéo dài điều trị nội khoa không triệt để thì có chỉ định phẫu thuật can thiệp, và Roux en Y Gastric bypass là phẫu thuật được ưu tiên lựa chọn(6), tỷ lệ tái phẫu thuật trung bình là 4,7 ± 8,3% (2)
Tài liệu tham khảo
- Gaur S, Levy S, Mathus-Vliegen L, Chuttani R. Balancing risk and reward: a critical review of the intragastric balloon for weight loss. Gastrointest Endosc. 2015;81(6):1330-6.
- Gagner M, Hutchinson C, Rosenthal R. Fifth International Consensus Conference: current status of sleeve gastrectomy. Surg Obes Relat Dis. 2016;12(4):750-6.
- Kasama K, Mui W, Lee WJ, Lakdawala M, Naitoh T, Seki Y, et al. IFSO-APC Consensus Statements 2011. Obesity Surgery. 2012;22(5):677-84.
- Juodeikis Ž, Brimas G. Long-term results after sleeve gastrectomy: A systematic review. Surg Obes Relat Dis. 2017;13(4):693-9.
- Switzer NJ, Prasad S, Debru E, Church N, Mitchell P, Gill RS. Sleeve Gastrectomy and Type 2 Diabetes Mellitus: a Systematic Review of Long-Term Outcomes. Obes Surg. 2016;26(7):1616-21.
- Hendricks L, Alvarenga E, Dhanabalsamy N, Lo Menzo E, Szomstein S, Rosenthal R. Impact of sleeve gastrectomy on gastroesophageal reflux disease in a morbidly obese population undergoing bariatric surgery. Surg Obes Relat Dis. 2016;12(3):511-7.


Bài viết bạn quan tâm
Gắp hàng chục viên sỏi mật từ một người phụ nữ béo phì
Aug
Chi phí phẫu thuật thu nhỏ dạ dày giảm béo là bao nhiêu?
Jul
Những lưu ý sau phẫu thuật thu nhỏ dạ dày giảm cân
Jun
Tập luyện như thế nào sau khi đã thu nhỏ dạ dày
Jun
Ăn như thế nào sau khi thu nhỏ dạ dày?
Jun
Sau khi thu nhỏ dạ dày có bị béo phì trở lại không?
Jun
Cần làm gì sau khi phẫu thuật thu nhỏ dạ dày?
Jun
Những điều cần thực hiện trước khi thu nhỏ dạ dày
Jun
Đặt lịch hẹn