1. Giới thiệu về bệnh co thắt tâm vị
Định nghĩa bệnh co thắt tâm vị:
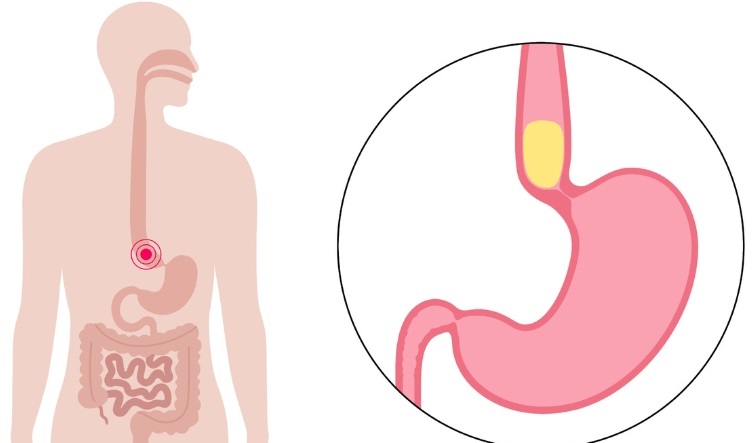
Co thắt tâm vị, hay còn gọi là achalasia, là một rối loạn hiếm gặp của thực quản, trong đó các dây thần kinh điều khiển sự giãn nở và co thắt của cơ vòng dưới thực quản (LES) bị tổn thương. Điều này dẫn đến tình trạng không thể giãn nở của cơ vòng dưới thực quản khi nuốt, gây khó nuốt và ứ đọng thức ăn trong thực quản.
Lịch sử phát hiện và nghiên cứu về bệnh:
Bệnh achalasia lần đầu tiên được mô tả vào thế kỷ 17, nhưng mãi đến cuối thế kỷ 19 và đầu thế kỷ 20, các nghiên cứu chi tiết hơn mới được tiến hành. Năm 1672, Sir Thomas Willis lần đầu tiên ghi nhận các triệu chứng của bệnh nhân mắc co thắt tâm vị. Đến năm 1881, một bác sĩ người Đức tên là Johann Freiherr von Mikulicz-Radecki đã mô tả chi tiết hơn về bệnh này, đưa ra thuật ngữ "achalasia" để chỉ tình trạng không thể giãn nở cơ vòng dưới thực quản.
Tầm quan trọng của việc nhận biết và điều trị bệnh:
Việc chẩn đoán và điều trị kịp thời bệnh co thắt tâm vị rất quan trọng để tránh các biến chứng nghiêm trọng như viêm thực quản, viêm phổi hít do trào ngược, hoặc nguy cơ ung thư thực quản. Nghiên cứu đã chỉ ra rằng bệnh nhân mắc co thắt tâm vị có nguy cơ phát triển ung thư thực quản cao hơn từ 5-10 lần so với người bình thường.
2. Dịch tễ học
Tỷ lệ mắc bệnh trên toàn cầu và tại Việt Nam:
Bệnh co thắt tâm vị là một rối loạn hiếm gặp, với tỷ lệ mắc bệnh trung bình trên toàn cầu khoảng 1 trong 100,000 người mỗi năm. Tỷ lệ hiện mắc bệnh (prevalence) ước tính vào khoảng 10 trong 100,000 người. Nghiên cứu tại các quốc gia châu Á, bao gồm Trung Quốc và Nhật Bản, cho thấy tỷ lệ mắc có thể thấp hơn so với các khu vực khác như châu Âu và Mỹ. Tại Việt Nam, dù chưa có số liệu thống kê chính thức, nhưng các báo cáo từ các trung tâm y tế lớn cho thấy bệnh này cũng xuất hiện với tỷ lệ tương tự, thường gặp ở người trưởng thành từ 25-60 tuổi.
Sự phân bố về tuổi, giới tính, và chủng tộc:
Bệnh co thắt tâm vị có thể xảy ra ở mọi lứa tuổi nhưng thường khởi phát ở tuổi trung niên, từ 30 đến 50 tuổi. Bệnh có thể ảnh hưởng đến cả nam và nữ với tỷ lệ gần như bằng nhau, dù một số nghiên cứu ghi nhận tỷ lệ mắc ở nam giới hơi cao hơn một chút. Các nghiên cứu cũng chỉ ra rằng bệnh achalasia không phân biệt chủng tộc, xuất hiện ở cả người châu Âu, châu Á, châu Phi và Mỹ Latin.
Các yếu tố nguy cơ liên quan đến bệnh:
Hiện tại, nguyên nhân chính xác gây ra bệnh co thắt tâm vị vẫn chưa rõ ràng. Tuy nhiên, có một số yếu tố nguy cơ đã được xác định:
- Di truyền học: Một số trường hợp bệnh achalasia có liên quan đến yếu tố di truyền. Bệnh có thể xuất hiện ở các thành viên trong cùng một gia đình, gợi ý một yếu tố di truyền tiềm ẩn.
- Nhiễm trùng virus: Một số giả thuyết cho rằng nhiễm trùng virus có thể gây tổn thương thần kinh ở thực quản, dẫn đến bệnh co thắt tâm vị. Ví dụ, nhiễm virus Herpes simplex đã được cho là có liên quan đến bệnh này.
- Rối loạn tự miễn: Một số nghiên cứu gợi ý rằng achalasia có thể là kết quả của một phản ứng tự miễn, trong đó hệ miễn dịch tấn công các tế bào thần kinh trong đám rối thần kinh thực quản.
3. Nguyên nhân và cơ chế bệnh sinh
Nguyên nhân gây ra bệnh co thắt tâm vị:
Mặc dù nguyên nhân chính xác chưa được xác định rõ ràng, một số yếu tố được xem xét bao gồm:
- Yếu tố di truyền: Nghiên cứu chỉ ra rằng khoảng 1-2% trường hợp achalasia có liên quan đến di truyền học. Một số bệnh nhân có đột biến gen có thể liên quan đến bệnh này.
- Rối loạn tự miễn: Achalasia có thể liên quan đến việc hệ miễn dịch tấn công các tế bào thần kinh trong đám rối thần kinh Auerbach, làm giảm số lượng tế bào này và dẫn đến rối loạn hoạt động cơ vòng dưới thực quản.
- Nhiễm trùng: Các nghiên cứu cho thấy rằng một số virus như Herpes simplex virus hoặc các tác nhân gây bệnh khác có thể gây viêm nhiễm làm tổn thương thần kinh thực quản.
Cơ chế sinh lý học của co thắt tâm vị:
Co thắt tâm vị xảy ra do sự mất cân bằng giữa các chất dẫn truyền thần kinh điều khiển sự giãn và co thắt của cơ vòng dưới thực quản (LES):
- Thoái hóa tế bào thần kinh trong đám rối thần kinh Auerbach: Đây là hiện tượng chính gây ra bệnh. Đám rối Auerbach là một mạng lưới thần kinh nằm giữa lớp cơ của thực quản, đóng vai trò quan trọng trong việc điều hòa sự giãn nở và co thắt của thực quản. Khi các tế bào thần kinh này bị thoái hóa, chức năng của LES bị rối loạn.
- Vai trò của nitric oxide và acetylcholine: Nitric oxide (NO) là chất dẫn truyền thần kinh gây giãn nở LES, trong khi acetylcholine gây co thắt. Ở bệnh nhân achalasia, lượng nitric oxide giảm do tổn thương thần kinh, dẫn đến việc LES luôn ở trạng thái co thắt, gây cản trở quá trình nuốt.
4. Triệu chứng lâm sàng
Các triệu chứng phổ biến:
Bệnh co thắt tâm vị thường biểu hiện với các triệu chứng sau:
- Khó nuốt (dysphagia): Đây là triệu chứng phổ biến nhất, gặp ở khoảng 90% bệnh nhân. Khó nuốt có thể xảy ra với cả thức ăn rắn và lỏng, và thường trở nên tồi tệ hơn theo thời gian.
- Ợ nóng (heartburn): Ợ nóng xảy ra do sự ứ đọng thức ăn và dịch vị trong thực quản. Tuy nhiên, ở achalasia, triệu chứng ợ nóng thường không điển hình và không phản ứng tốt với các thuốc kháng axit.
- Đau ngực: Khoảng 40-60% bệnh nhân achalasia báo cáo có đau ngực, thường là do co thắt mạnh của thực quản.
- Nôn mửa: Thức ăn không tiêu hóa có thể bị nôn ra, đặc biệt là vào buổi sáng sau khi nằm ngủ.
- Giảm cân: Do khó nuốt và kém hấp thu dinh dưỡng, bệnh nhân có thể giảm cân từ từ, trung bình khoảng 5-10 kg trong vài tháng đến vài năm.
Các triệu chứng không điển hình và khác nhau theo từng giai đoạn:
Triệu chứng của bệnh co thắt tâm vị có thể khác nhau theo từng giai đoạn. Ở giai đoạn đầu, triệu chứng có thể nhẹ và không rõ ràng, dễ bị nhầm lẫn với các bệnh lý dạ dày-thực quản khác như trào ngược dạ dày-thực quản (GERD). Ở giai đoạn muộn, các triệu chứng trở nên rõ ràng hơn và có thể kèm theo biến chứng.
5. Phương pháp chẩn đoán
Khám lâm sàng và tiền sử bệnh:
Khám lâm sàng thường không có dấu hiệu đặc trưng, nhưng việc thu thập thông tin về triệu chứng khó nuốt, đau ngực và giảm cân là rất quan trọng. Tiền sử bệnh cần được xem xét kỹ lưỡng, bao gồm cả các yếu tố nguy cơ như bệnh lý di truyền hoặc tiền sử nhiễm trùng.
Các phương pháp cận lâm sàng:
- Chụp X-quang thực quản (Barium swallow test): Đây là phương pháp chẩn đoán không xâm lấn đầu tiên thường được sử dụng. Bệnh nhân sẽ uống barium và chụp X-quang để quan sát sự di chuyển của barium qua thực quản. Dấu hiệu đặc trưng là sự dãn rộng của thực quản với hình ảnh "mỏ chim" (bird beak) ở cơ vòng dưới.
- Nội soi thực quản: Giúp loại trừ các nguyên nhân khác gây ra triệu chứng như ung thư thực quản hoặc viêm thực quản. Nội soi cũng giúp quan sát sự dãn nở và viêm nhiễm trong thực quản.
- Đo áp lực thực quản (Esophageal manometry): Là tiêu chuẩn vàng trong chẩn đoán bệnh co thắt tâm vị. Phương pháp này đo áp lực và hoạt động co bóp của thực quản, xác định mức độ co thắt và chức năng của cơ vòng dưới thực quản.
- Đo pH thực quản (24-hour pH monitoring): Giúp phân biệt achalasia với GERD bằng cách đo mức độ axit trong thực quản trong 24 giờ.
Chẩn đoán phân biệt với các bệnh lý thực quản khác:
Ung thư thực quản: Có thể gây triệu chứng tương tự nhưng tiến triển nhanh hơn.
GERD: Có triệu chứng ợ nóng nhưng thường đáp ứng tốt với thuốc kháng axit, và không có dấu hiệu co thắt trên manometry.
Rối loạn chức năng cơ vòng thực quản khác: Ví dụ như co thắt thực quản lan tỏa.
6. Phân loại bệnh co thắt tâm vị
Phân loại dựa trên triệu chứng và mức độ co thắt:
Bệnh co thắt tâm vị có thể được phân loại dựa trên mức độ nghiêm trọng của triệu chứng và hình thái co thắt thực quản:
- Co thắt tâm vị điển hình (Typical achalasia): Đây là dạng phổ biến nhất, với triệu chứng khó nuốt dần dần tăng lên đối với cả thức ăn rắn và lỏng, kèm theo ợ nóng và đau ngực.
- Co thắt tâm vị không điển hình (Atypical achalasia): Triệu chứng có thể bao gồm đau ngực nghiêm trọng hơn và các dấu hiệu tương tự với các rối loạn khác của thực quản.
Phân loại theo hệ thống Chicago (Chicago Classification):
Hệ thống Chicago là một tiêu chuẩn để phân loại bệnh co thắt tâm vị dựa trên kết quả đo áp lực thực quản (manometry). Theo hệ thống này, co thắt tâm vị được chia thành ba type chính:
- Type I (classic achalasia): Không có hoạt động co bóp thực quản, cơ vòng dưới thực quản (LES) không giãn. Đây là dạng achalasia truyền thống với tình trạng thoái hóa toàn bộ thần kinh của thực quản.
- Type II (achalasia with esophageal compression): Áp lực co bóp trong thực quản tăng lên, tạo thành hình ảnh "pression esophageal compartmentalization." Đây là dạng phổ biến nhất và thường đáp ứng tốt với điều trị.
- Type III (spastic achalasia): Có sự hiện diện của các co bóp bất thường, co thắt mạnh và lan rộng của thực quản. Đây là dạng ít phổ biến nhất và khó điều trị hơn.
Các thể loại co thắt tâm vị (typical và atypical achalasia):
Ngoài phân loại dựa trên manometry, co thắt tâm vị còn được chia thành các dạng điển hình và không điển hình, dựa trên triệu chứng lâm sàng và các kết quả cận lâm sàng khác. Việc phân loại này giúp hướng dẫn lựa chọn phương pháp điều trị phù hợp.
7. Biến chứng
Dãn thực quản (megaesophagus):
Một trong những biến chứng nghiêm trọng nhất của bệnh co thắt tâm vị là sự dãn rộng của thực quản do thức ăn và dịch vị bị ứ đọng trong thực quản. Dãn thực quản có thể dẫn đến giảm nhu động thực quản, tăng nguy cơ viêm nhiễm và gây ra khó nuốt nghiêm trọng hơn.
Viêm thực quản và viêm phổi hít:
Do thức ăn và dịch vị không được đưa xuống dạ dày một cách hiệu quả, có nguy cơ cao bị viêm thực quản do trào ngược. Thức ăn bị ứ đọng cũng có thể bị hít vào phổi, gây viêm phổi hít, đặc biệt là ở những bệnh nhân lớn tuổi hoặc có các vấn đề sức khỏe khác.
Nguy cơ ung thư thực quản:
Bệnh nhân mắc co thắt tâm vị có nguy cơ cao hơn phát triển ung thư thực quản, đặc biệt là ung thư tế bào vảy (squamous cell carcinoma). Nghiên cứu cho thấy tỷ lệ mắc ung thư thực quản ở bệnh nhân achalasia cao hơn từ 5-10 lần so với dân số chung, do sự kích thích mãn tính và viêm nhiễm kéo dài trong thực quản.
Suy dinh dưỡng và mất cân bằng điện giải:
Do khó nuốt và giảm khả năng tiêu hóa, bệnh nhân achalasia có nguy cơ suy dinh dưỡng. Giảm cân và thiếu hụt dinh dưỡng có thể ảnh hưởng đến chất lượng cuộc sống và sức khỏe tổng quát. Mất cân bằng điện giải cũng có thể xảy ra, đặc biệt là khi có nôn mửa thường xuyên.
8. Phương pháp điều trị
Điều trị nội khoa:
Thuốc chẹn kênh calci và nitrat: Những loại thuốc này giúp làm giãn cơ vòng dưới thực quản, giảm áp lực và cải thiện triệu chứng khó nuốt. Tuy nhiên, hiệu quả của chúng thường không bền vững và chỉ được sử dụng cho các trường hợp nhẹ hoặc bệnh nhân không phù hợp với điều trị can thiệp.
Botulinum toxin (Botox) injection: Tiêm botulinum toxin vào cơ vòng dưới thực quản giúp làm giãn cơ và giảm co thắt. Phương pháp này có thể hiệu quả trong ngắn hạn, với khoảng 85% bệnh nhân thấy cải thiện triệu chứng ban đầu. Tuy nhiên, hiệu quả thường giảm sau 6 tháng đến 1 năm, và cần tiêm lại.
Điều trị can thiệp:
Nong bóng khí thực quản
- Nong bóng khí thực quản (Pneumatic dilation): Là phương pháp điều trị phổ biến và hiệu quả cho bệnh nhân achalasia. Một bóng khí được đặt vào LES và bơm phồng để làm giãn cơ vòng. Nghiên cứu cho thấy khoảng 60-90% bệnh nhân có cải thiện triệu chứng sau khi nong bóng khí, với hiệu quả kéo dài trung bình từ 5 đến 10 năm.
- Phẫu thuật Heller (myotomy): Là phương pháp phẫu thuật cắt cơ vòng dưới thực quản, cho phép thực quản giãn nở và cải thiện lưu thông thức ăn xuống dạ dày. Phẫu thuật Heller, thường kết hợp với tạo van để giảm nguy cơ trào ngược, có tỷ lệ thành công cao, từ 90-95%, và là phương pháp được lựa chọn cho nhiều bệnh nhân, đặc biệt là những người không đáp ứng với điều trị nội khoa hoặc nong bóng khí.
- Phẫu thuật nội soi (POEM - Peroral Endoscopic Myotomy): Đây là một kỹ thuật mới, ít xâm lấn hơn, cho phép cắt cơ vòng thực quản thông qua nội soi miệng. POEM đã chứng minh hiệu quả tương tự như Heller myotomy, với tỷ lệ thành công cao và ít biến chứng sau phẫu thuật.
Điều trị hỗ trợ và chăm sóc dinh dưỡng:
Chăm sóc dinh dưỡng là yếu tố quan trọng trong điều trị bệnh co thắt tâm vị. Bệnh nhân cần được hướng dẫn chế độ ăn uống hợp lý, bao gồm các thực phẩm mềm, dễ nuốt và tránh các loại thức ăn khó tiêu hóa. Hỗ trợ tâm lý và điều trị các triệu chứng như đau ngực và ợ nóng cũng cần được chú trọng.
9. Tiên lượng và theo dõi
Tiên lượng lâu dài của bệnh nhân sau điều trị:
Tiên lượng của bệnh nhân sau điều trị achalasia phụ thuộc vào loại điều trị và mức độ nghiêm trọng của bệnh. Các phương pháp như Heller myotomy và POEM có tỷ lệ thành công cao, giúp cải thiện chất lượng cuộc sống cho bệnh nhân. Tuy nhiên, vẫn có một số bệnh nhân gặp phải tái phát triệu chứng sau nhiều năm, đòi hỏi phải thực hiện lại các can thiệp hoặc chuyển sang phương pháp điều trị khác.
Các yếu tố ảnh hưởng đến tiên lượng:
- Loại achalasia: Type III (spastic achalasia) thường khó điều trị hơn và có tiên lượng kém hơn so với Type I và Type II.
- Tuổi của bệnh nhân: Bệnh nhân lớn tuổi có thể có nguy cơ biến chứng cao hơn và khả năng phục hồi sau phẫu thuật thấp hơn.
- Phản ứng ban đầu với điều trị: Bệnh nhân có phản ứng tốt với nong bóng khí hoặc phẫu thuật ban đầu thường có tiên lượng tốt hơn.
Chế độ theo dõi và chăm sóc hậu phẫu:
Bệnh nhân cần được theo dõi thường xuyên sau điều trị để phát hiện sớm các dấu hiệu tái phát hoặc biến chứng. Nội soi thực quản và đo áp lực thực quản có thể được sử dụng định kỳ để đánh giá tình trạng thực quản và LES. Chăm sóc hậu phẫu cũng cần bao gồm tư vấn dinh dưỡng và quản lý các triệu chứng còn lại.
10. Nghiên cứu và tiến bộ mới
Các nghiên cứu hiện tại về nguyên nhân và điều trị bệnh co thắt tâm vị:
Hiện nay, các nghiên cứu đang tập trung vào việc hiểu rõ hơn về cơ chế tự miễn và vai trò của nhiễm trùng trong sự phát triển của achalasia. Việc nghiên cứu các dấu ấn sinh học để chẩn đoán sớm và phân loại chính xác cũng đang được chú trọng.
Tiến bộ trong kỹ thuật phẫu thuật và điều trị nội soi:
Kỹ thuật POEM là một bước tiến quan trọng trong điều trị bệnh co thắt tâm vị, với lợi thế ít xâm lấn và thời gian phục hồi nhanh hơn. Các nghiên cứu đang tiếp tục đánh giá hiệu quả lâu dài của POEM so với Heller myotomy.
Triển vọng trong điều trị dựa trên di truyền và sinh học phân tử:
Các nghiên cứu đang tìm hiểu vai trò của các yếu tố di truyền trong bệnh achalasia, với hy vọng phát triển các liệu pháp cá nhân hóa dựa trên gen. Điều trị bằng liệu pháp gen và các loại thuốc điều chỉnh miễn dịch cũng là các hướng nghiên cứu tiềm năng trong tương lai.
11. Kết luận
Bệnh co thắt tâm vị là một rối loạn hiếm gặp nhưng có thể gây ra các biến chứng nghiêm trọng nếu không được chẩn đoán và điều trị kịp thời. Hiểu biết sâu sắc về dịch tễ học, cơ chế bệnh sinh, và các phương pháp điều trị hiệu quả là rất quan trọng để cải thiện chất lượng cuộc sống cho bệnh nhân. Tiến bộ trong kỹ thuật nội soi và phẫu thuật, cùng với các nghiên cứu về di truyền và miễn dịch học, hứa hẹn sẽ mang lại những giải pháp điều trị tốt hơn trong tương lai.
Để đặt lịch khám hoặc tư vấn cùng PGS.TS.BS Nguyễn Anh Tuấn, quý khách vui lòng liên hệ: