1. Tổng quan về bệnh Crohn
Định nghĩa và mô tả bệnh Crohn
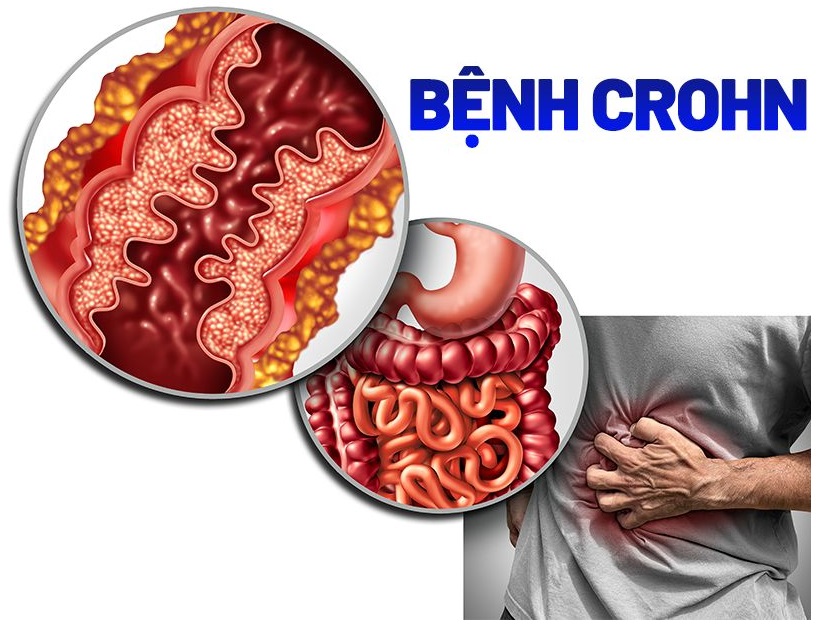
Bệnh Crohn là một bệnh viêm ruột mãn tính (IBD), có thể ảnh hưởng đến bất kỳ phần nào của ống tiêu hóa, từ miệng đến hậu môn. Tuy nhiên, bệnh thường phổ biến ở đoạn cuối của ruột non (hồi tràng) và đoạn đầu của ruột già (đại tràng). Bệnh Crohn được đặc trưng bởi sự viêm mãn tính, tạo ra các vết loét sâu trong thành ruột, gây ra đau đớn và nhiều triệu chứng khác. Sự viêm này không chỉ giới hạn ở lớp niêm mạc mà có thể xâm lấn sâu vào tất cả các lớp của thành ruột.
Phân loại các dạng bệnh Crohn
- Viêm hồi tràng (Ileitis): Chủ yếu ảnh hưởng đến hồi tràng, đoạn cuối của ruột non.
- Viêm hồi tràng-đại tràng (Ileocolitis): Ảnh hưởng đến cả hồi tràng và đại tràng, là dạng phổ biến nhất của bệnh Crohn.
- Viêm đại tràng Crohn (Crohn’s Colitis): Chỉ ảnh hưởng đến đại tràng.
- Viêm ruột non (Jejunoileitis): Ảnh hưởng đến phần trên của ruột non.
- Viêm quanh hậu môn (Perianal Disease): Bao gồm nứt hậu môn, áp xe và rò quanh hậu môn.
Sự khác biệt giữa bệnh Crohn và viêm loét đại tràng
Bệnh Crohn và viêm loét đại tràng đều là dạng bệnh viêm ruột, nhưng chúng có những đặc điểm khác biệt. Trong khi bệnh Crohn có thể ảnh hưởng đến toàn bộ ống tiêu hóa và lan ra cả thành ruột, viêm loét đại tràng chủ yếu giới hạn ở đại tràng và chỉ ảnh hưởng đến lớp niêm mạc bên trong. Hơn nữa, tổn thương trong bệnh Crohn thường không liên tục, xen kẽ với các đoạn ruột khỏe mạnh, trong khi viêm loét đại tràng có xu hướng liên tục.
2. Dịch tễ học
Tỷ lệ mắc bệnh Crohn trên toàn cầu và tại Việt Nam
Bệnh Crohn có tỷ lệ mắc bệnh cao ở các nước phương Tây, đặc biệt là Bắc Mỹ và châu Âu. Tỷ lệ mắc bệnh tại Bắc Mỹ ước tính từ 201 đến 322 người trên 100.000 dân, trong khi ở châu Âu, tỷ lệ này khoảng từ 156 đến 291 trên 100.000 dân. Ở các nước châu Á, bao gồm Việt Nam, tỷ lệ mắc bệnh Crohn truyền thống thấp hơn nhiều, tuy nhiên, trong những thập kỷ gần đây, tỷ lệ này đang gia tăng do sự thay đổi trong lối sống và chế độ ăn uống. Một nghiên cứu gần đây cho thấy, tỷ lệ mắc bệnh Crohn ở châu Á đã tăng lên từ 0.54/100.000 người/năm trong thập niên 1980 lên đến 1.37/100.000 người/năm vào thập niên 2010.
Các nhóm tuổi và giới tính phổ biến mắc bệnh
Bệnh Crohn thường khởi phát ở người trẻ, với hai đỉnh cao về độ tuổi: đỉnh đầu tiên là từ 15 đến 30 tuổi và đỉnh thứ hai là từ 60 đến 80 tuổi. Nghiên cứu cho thấy tỷ lệ mắc bệnh ở nam và nữ tương đối tương đồng, tuy nhiên, một số nghiên cứu cho thấy nữ có xu hướng mắc bệnh ở độ tuổi trẻ hơn so với nam.
Sự gia tăng tỷ lệ mắc bệnh qua các năm
Tỷ lệ mắc bệnh Crohn đã tăng đáng kể trong những năm gần đây, đặc biệt là ở các nước phát triển và các khu vực đô thị hóa. Sự gia tăng này có thể liên quan đến sự thay đổi trong chế độ ăn uống, lối sống ít vận động, môi trường đô thị, và sự tăng cường nhận thức về bệnh và cải thiện khả năng chẩn đoán. Nghiên cứu chỉ ra rằng tỷ lệ mắc bệnh ở trẻ em cũng đang tăng, với tỷ lệ mắc mới lên đến 10-20% trong tổng số các ca bệnh.
3. Nguyên nhân và yếu tố nguy cơ
Nguyên nhân chính gây ra bệnh Crohn
- Yếu tố di truyền: Bệnh Crohn có xu hướng di truyền trong gia đình. Các nghiên cứu di truyền đã xác định một số gene liên quan đến nguy cơ mắc bệnh Crohn, trong đó nổi bật nhất là gene NOD2/CARD15. Những người có thành viên gia đình mắc bệnh Crohn có nguy cơ cao hơn 2-20 lần so với người bình thường.
- Hệ thống miễn dịch: Bệnh Crohn được cho là liên quan đến sự bất thường trong phản ứng miễn dịch của cơ thể đối với các vi khuẩn và vi khuẩn tự nhiên trong ruột. Sự phản ứng quá mức này dẫn đến viêm mãn tính trong ruột.
- Môi trường: Yếu tố môi trường như ô nhiễm, chế độ ăn giàu chất béo, ít chất xơ, và sử dụng thuốc kháng sinh có thể góp phần vào sự khởi phát bệnh. Các nghiên cứu đã chỉ ra rằng những người sống ở khu vực đô thị có nguy cơ mắc bệnh cao hơn so với người sống ở vùng nông thôn.
Yếu tố nguy cơ liên quan
- Hút thuốc: Hút thuốc là yếu tố nguy cơ hàng đầu của bệnh Crohn, làm tăng gấp đôi nguy cơ mắc bệnh và làm nặng thêm tình trạng bệnh. Người hút thuốc có xu hướng mắc bệnh nặng hơn và ít đáp ứng tốt với điều trị.
- Chế độ ăn uống: Mặc dù chưa có chế độ ăn uống nào được chứng minh là nguyên nhân trực tiếp gây ra bệnh Crohn, nhưng một chế độ ăn uống giàu chất béo, ít chất xơ, và chứa nhiều thức ăn chế biến sẵn có thể góp phần vào nguy cơ mắc bệnh.
- Stress: Stress không gây ra bệnh Crohn nhưng có thể làm nặng thêm triệu chứng và ảnh hưởng đến chất lượng cuộc sống của người bệnh.
4. Sinh lý bệnh học
Cơ chế viêm và tổn thương trong bệnh Crohn
Bệnh Crohn là một bệnh viêm mãn tính, được cho là xuất phát từ sự phản ứng miễn dịch bất thường của cơ thể đối với các vi khuẩn và vi sinh vật trong ruột. Các tế bào miễn dịch (như T-cells và macrophages) khi gặp sự kích hoạt quá mức bởi các yếu tố môi trường và di truyền, sẽ gây ra phản ứng viêm. Phản ứng này không chỉ giới hạn ở lớp niêm mạc mà còn có thể lan sâu qua tất cả các lớp của thành ruột, gây ra loét và xơ hóa.
Phản ứng miễn dịch không tự nhiên: Bình thường, hệ miễn dịch có khả năng nhận diện và không tấn công vi khuẩn tự nhiên trong ruột. Tuy nhiên, ở bệnh Crohn, khả năng này bị suy giảm, dẫn đến sự tấn công nhầm và gây viêm mãn tính.
Sự mất cân bằng vi khuẩn đường ruột: Nghiên cứu cho thấy, những người mắc bệnh Crohn thường có sự mất cân bằng trong hệ vi khuẩn đường ruột, với sự giảm số lượng vi khuẩn có lợi và tăng số lượng vi khuẩn có hại. Điều này có thể góp phần làm tăng viêm và tổn thương mô.
Các tác động của viêm lên hệ tiêu hóa
- Niêm mạc ruột bị tổn thương: Sự viêm gây ra loét niêm mạc, tạo thành các ổ loét sâu và kéo dài, có thể dẫn đến các triệu chứng đau bụng, tiêu chảy và chảy máu.
- Xơ hóa và hẹp ruột: Tình trạng viêm kéo dài có thể dẫn đến sự hình thành mô xơ (sự thay thế mô ruột bình thường bằng mô xơ cứng), gây hẹp lòng ruột, và dẫn đến tắc ruột.
- Rò và áp xe: Viêm nặng có thể gây phá hủy thành ruột, hình thành các kênh rò từ ruột đến các cơ quan khác (như bàng quang, da), hoặc dẫn đến hình thành áp xe (ổ mủ trong thành ruột hoặc xung quanh hậu môn).
Ảnh hưởng của bệnh đến toàn bộ hệ tiêu hóa và các cơ quan khác
Bệnh Crohn không chỉ ảnh hưởng đến ruột mà còn có thể gây ra các biến chứng ngoài ruột:
- Viêm khớp: Khoảng 25% người mắc bệnh Crohn sẽ gặp vấn đề về khớp, như viêm khớp cột sống.
- Bệnh lý da: Các vấn đề về da như erythema nodosum (nốt đỏ đau trên da) và pyoderma gangrenosum (loét da) là các biến chứng ngoài da phổ biến.
- Bệnh lý mắt: Bệnh nhân Crohn có thể bị viêm màng bồ đào, viêm kết mạc, và viêm giác mạc.
- Bệnh lý gan: Một số bệnh nhân Crohn có thể gặp các vấn đề về gan như viêm gan, sỏi mật và xơ gan.
5. Triệu chứng lâm sàng
Các triệu chứng tiêu hóa
- Đau bụng: Là triệu chứng phổ biến nhất, thường xảy ra ở vùng bụng dưới bên phải, tương tự như triệu chứng của viêm ruột thừa.
- Tiêu chảy: Bệnh nhân Crohn thường gặp tiêu chảy mãn tính, có thể có máu hoặc mủ.
- Chảy máu: Chảy máu có thể từ nhẹ đến nặng, phụ thuộc vào mức độ tổn thương của ruột.
- Táo bón: Táo bón có thể xảy ra nếu có hẹp ruột, gây ra tắc nghẽn.
- Sụt cân và suy dinh dưỡng: Bệnh Crohn gây khó khăn trong việc hấp thu dưỡng chất, dẫn đến sụt cân và suy dinh dưỡng.
Triệu chứng ngoài đường tiêu hóa
- Đau khớp: Viêm khớp liên quan đến bệnh Crohn có thể ảnh hưởng đến các khớp lớn (như khớp gối, khớp háng).
- Tổn thương da: Bệnh nhân có thể xuất hiện erythema nodosum hoặc pyoderma gangrenosum.
- Vấn đề về mắt: Bao gồm viêm màng bồ đào và viêm giác mạc.
- Vấn đề về miệng: Có thể xuất hiện các loét miệng nhỏ, đau đớn.
Các biến chứng tiềm ẩn
- Tắc ruột: Sự xơ hóa và viêm có thể gây hẹp và tắc ruột, đòi hỏi can thiệp phẫu thuật.
- Áp xe và rò: Viêm nặng có thể dẫn đến áp xe và rò quanh hậu môn hoặc giữa các phần ruột khác nhau.
- Loét: Các ổ loét sâu có thể gây thủng ruột, dẫn đến viêm phúc mạc.
- Nguy cơ ung thư ruột: Bệnh nhân Crohn có nguy cơ mắc ung thư ruột cao hơn so với người bình thường.
6. Chẩn đoán
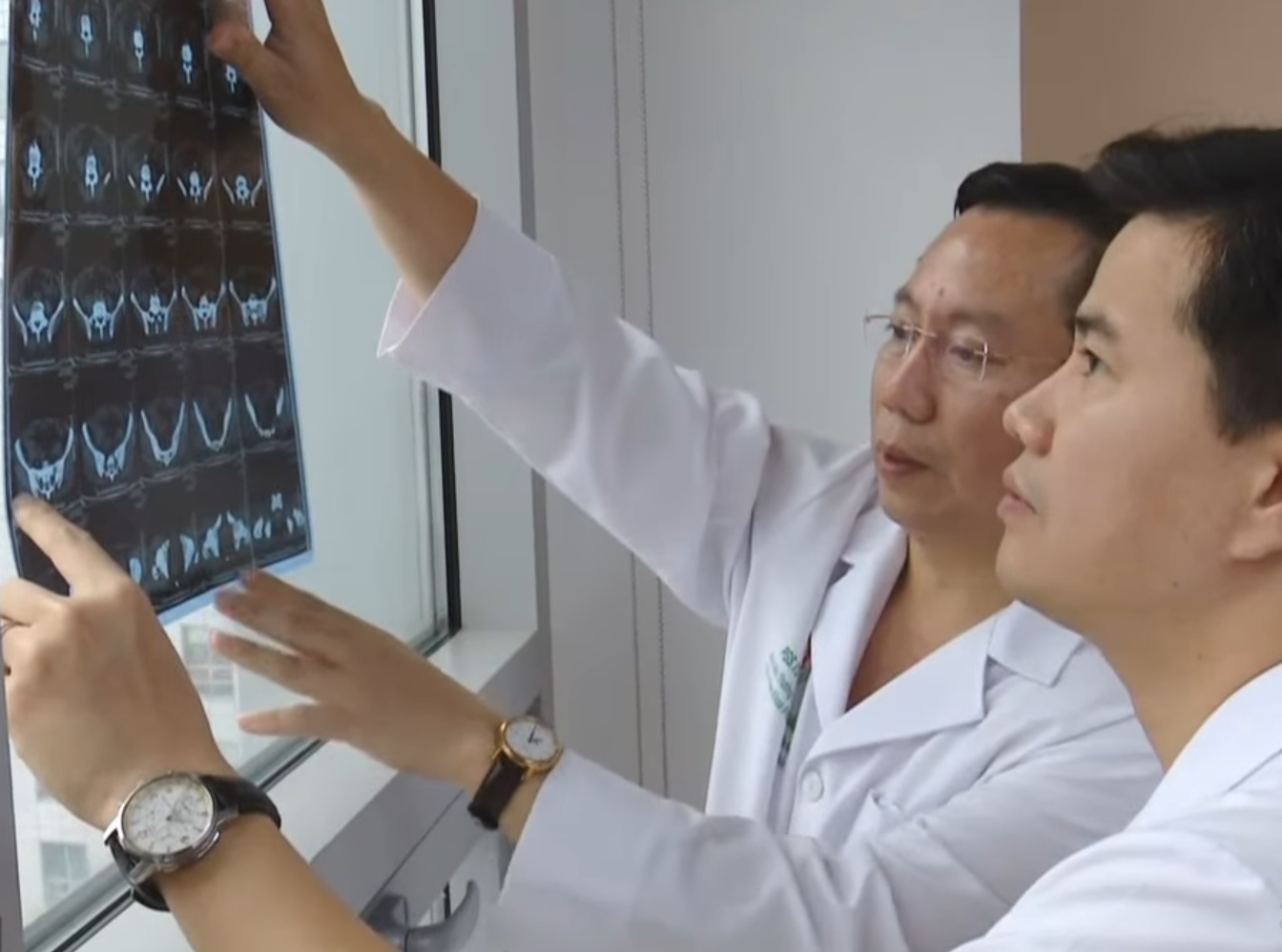
Các phương pháp chẩn đoán hình ảnh
- Nội soi đại tràng: Là phương pháp chẩn đoán quan trọng, cho phép nhìn thấy trực tiếp các tổn thương và lấy mẫu sinh thiết. Nội soi có thể phát hiện các vết loét, viêm và hẹp trong ruột.
- Chụp CT và MRI: Chụp CT và MRI ruột non là phương pháp hình ảnh học giúp đánh giá chi tiết hơn về cấu trúc và tổn thương trong ruột non và các vùng xung quanh. MRI cũng hữu ích trong việc phát hiện các biến chứng như áp xe và rò.
- Nội soi viên nang: Nội soi viên nang giúp ghi lại hình ảnh của toàn bộ ống tiêu hóa, đặc biệt là những khu vực khó tiếp cận như ruột non. Đây là phương pháp hữu ích để phát hiện bệnh Crohn khi nội soi thông thường không đủ thông tin.
Xét nghiệm máu và phân
CRP (C-reactive protein): Là một dấu hiệu viêm nhiễm không đặc hiệu, giúp đánh giá mức độ viêm toàn thân. CRP thường tăng cao ở bệnh nhân Crohn trong giai đoạn bùng phát.
Calprotectin: Là một protein có trong phân, tăng cao khi có viêm niêm mạc ruột. Xét nghiệm calprotectin phân là phương pháp không xâm lấn để đánh giá mức độ viêm trong ruột.
Sinh thiết và phân tích mô bệnh học
Sinh thiết mô từ các khu vực bị viêm trong ruột là phương pháp chẩn đoán quyết định. Sinh thiết giúp xác định mức độ viêm, loét, và sự hiện diện của các tế bào miễn dịch không tự nhiên, đặc trưng của bệnh Crohn.
Tiêu chuẩn chẩn đoán bệnh Crohn
- Lâm sàng: Dựa vào triệu chứng tiêu hóa và ngoài tiêu hóa.
- Hình ảnh học: Sử dụng nội soi, CT, MRI, và nội soi viên nang để xác định tổn thương.
- Xét nghiệm máu và phân: Đánh giá mức độ viêm.
- Sinh thiết: Xác nhận tổn thương viêm và đặc trưng mô học.
Kết luận
Chẩn đoán bệnh Crohn cần sự kết hợp của nhiều phương pháp để xác định chính xác và phân loại mức độ bệnh. Việc phát hiện và điều trị sớm sẽ giúp quản lý bệnh hiệu quả hơn và giảm thiểu nguy cơ biến chứng. Trong phần tiếp theo, chúng ta sẽ tập trung vào phân loại và đánh giá mức độ bệnh, các phương pháp điều trị hiện có, tiên lượng và biến chứng, cũng như các biện pháp phòng ngừa và quản lý bệnh tái phát.
Để đặt lịch khám hoặc tư vấn cùng PGS.TS.BS Nguyễn Anh Tuấn, quý khách vui lòng liên hệ: