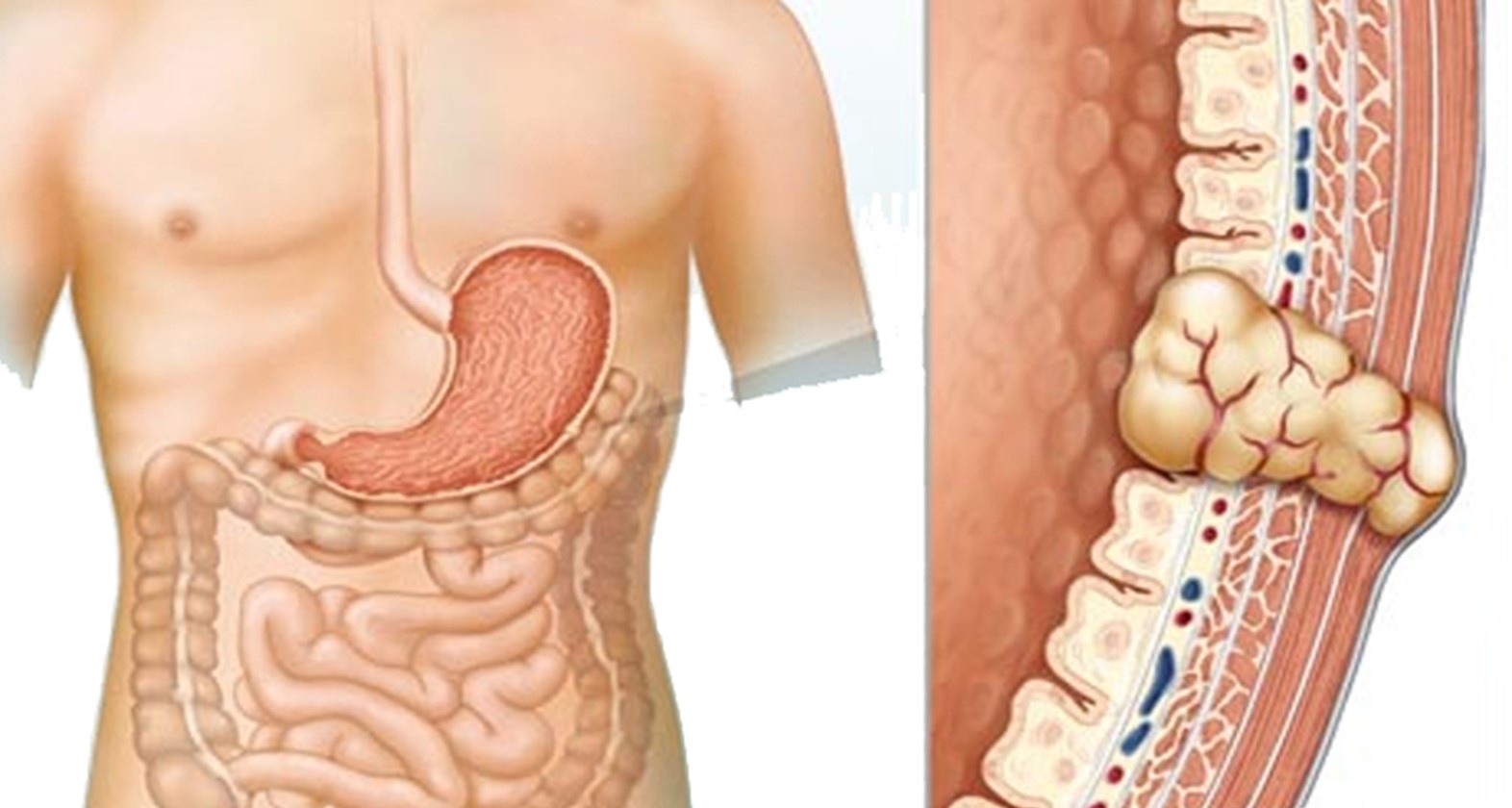
Trong hầu hết các trường hợp, phẫu thuật là phương pháp điều trị chính cho GIST.
1. Mục tiêu của phẫu thuật:
- Loại bỏ hoàn toàn khối u: Mục tiêu chính của phẫu thuật là loại bỏ hoàn toàn khối u GIST cùng với một phần mô xung quanh để giảm nguy cơ tái phát.
- Bảo tồn chức năng của cơ quan: Trong khi loại bỏ khối u, cần tối ưu hóa việc bảo tồn chức năng của các cơ quan bị ảnh hưởng, chẳng hạn như dạ dày hoặc ruột.
2. Các phương pháp phẫu thuật:
Phẫu thuật cắt bỏ qua nội soi (Laparoscopic Surgery):
- Đặc điểm: Phẫu thuật qua nội soi cho phép cắt bỏ khối u qua các vết mổ nhỏ bằng cách sử dụng các công cụ chuyên dụng và camera.
- Ưu điểm: Xâm lấn tối thiểu, thời gian hồi phục nhanh hơn, ít đau và ít biến chứng hơn so với phẫu thuật mở.
- Nghiên cứu: Theo một nghiên cứu của Kneuertz et al. (2011), phẫu thuật qua nội soi cho GIST dạ dày và ruột non có tỷ lệ thành công cao với thời gian hồi phục ngắn hơn so với phẫu thuật mở.
Phẫu thuật mở (Open Surgery):
- Đặc điểm: Thực hiện qua một vết mổ lớn hơn để loại bỏ khối u và các mô xung quanh.
- Ưu điểm: Cung cấp khả năng tiếp cận tốt hơn với khối u lớn hoặc những trường hợp có nhiều tổn thương.
- Nghiên cứu: Nghiên cứu của DeMatteo et al. (2002) cho thấy phẫu thuật mở vẫn là lựa chọn chính cho các khối u lớn hoặc khối u ở vị trí khó tiếp cận.
3. Chỉ định phẫu thuật:
- Kích thước và vị trí khối u: Phẫu thuật thường được chỉ định cho các khối u có kích thước trên 2 cm hoặc các khối u gây triệu chứng.
- Đánh giá xâm lấn: Phẫu thuật là lựa chọn chính khi khối u chưa di căn xa và không xâm lấn quá nhiều vào các cấu trúc quan trọng.
- Nghiên cứu: Theo nghiên cứu của Miettinen et al. (2006), phẫu thuật là điều trị chính cho các GIST chưa di căn và có thể loại bỏ hoàn toàn khối u.
4. Kỹ thuật mổ:
- Kỹ thuật cắt bỏ rộng (Wide Resection): Đảm bảo rằng khối u và một vùng mô xung quanh đều được loại bỏ để giảm nguy cơ tái phát. Nghiên cứu của Dematteo et al. (2002) chỉ ra rằng cắt bỏ rộng có thể cải thiện kết quả điều trị và giảm tỷ lệ tái phát.
- Cắt bỏ khối u với mô xung quanh: Phẫu thuật cắt bỏ khối u cùng với một phần mô xung quanh để giảm nguy cơ tế bào ung thư còn sót lại.
- Khôi phục chức năng cơ quan: Trong phẫu thuật, cần cân nhắc bảo tồn tối đa chức năng của các cơ quan bị ảnh hưởng.
5. Biến chứng và quản lý sau phẫu thuật:
Biến chứng có thể xảy ra:
- Chảy máu: Chảy máu có thể xảy ra trong quá trình phẫu thuật hoặc sau phẫu thuật. Nghiên cứu của Joensuu et al. (2004) cho thấy tỷ lệ biến chứng chảy máu có thể là từ 5-10%.
- Nhiễm trùng: Nhiễm trùng là biến chứng phổ biến sau phẫu thuật. Theo nghiên cứu của Kneuertz et al. (2011), tỷ lệ nhiễm trùng sau phẫu thuật là khoảng 5%.
- Tắc nghẽn ruột hoặc tổn thương các cơ quan lân cận: Những vấn đề này có thể xảy ra do sự can thiệp trong phẫu thuật mở.
Quản lý sau phẫu thuật:
- Theo dõi định kỳ: Theo dõi sau phẫu thuật bao gồm các kiểm tra hình ảnh định kỳ (CT, MRI) để phát hiện sự tái phát hoặc di căn sớm. Nghiên cứu của DeMatteo et al. (2002) cho thấy theo dõi định kỳ là quan trọng để phát hiện sự tái phát.
- Chăm sóc vết mổ: Chăm sóc vết mổ và quản lý đau sau phẫu thuật là rất quan trọng để giảm nguy cơ biến chứng và giúp hồi phục nhanh chóng.
- Điều trị hỗ trợ: Điều trị hỗ trợ như liệu pháp thuốc và điều trị triệu chứng có thể được áp dụng để cải thiện chất lượng cuộc sống và hỗ trợ hồi phục.
6. Tỉ lệ sống sót và dự đoán kết quả:
- Tỉ lệ sống sót 5 năm: Theo nghiên cứu của Dematteo et al. (2002), tỷ lệ sống sót 5 năm sau phẫu thuật là khoảng 50-70% đối với các khối u GIST được loại bỏ hoàn toàn.
- Yếu tố ảnh hưởng đến tiên lượng: Kích thước khối u, mức độ xâm lấn và sự đáp ứng với điều trị TKI có thể ảnh hưởng đến tiên lượng. Nghiên cứu của Miettinen et al. (2006) cho thấy khối u nhỏ và chưa xâm lấn có tiên lượng tốt hơn.
Kết luận:
Phẫu thuật là phương pháp điều trị chính cho GIST, đặc biệt là các khối u có kích thước lớn hoặc gây triệu chứng. Việc lựa chọn phương pháp phẫu thuật phù hợp và quản lý sau phẫu thuật đóng vai trò quan trọng trong việc cải thiện tiên lượng và giảm nguy cơ tái phát. Nghiên cứu liên tục và các kỹ thuật phẫu thuật tiên tiến giúp cải thiện kết quả điều trị và chất lượng cuộc sống cho bệnh nhân GIST.
Để đặt lịch khám hoặc tư vấn cùng PGS.TS.BS Nguyễn Anh Tuấn, quý khách vui lòng liên hệ:
 Trong hầu hết các trường hợp, phẫu thuật là phương pháp điều trị chính cho GIST.
Trong hầu hết các trường hợp, phẫu thuật là phương pháp điều trị chính cho GIST.