Ung thư trực tràng được phân loại và chia thành các giai đoạn khác nhau để mô tả mức độ ung thư trong cơ thể. Giúp xác định mức độ nghiêm trọng của bệnh và cách điều trị tốt nhất. Các bác sĩ cũng dựa vào phân loại,giai đoạn ung thư khi nói về thống kê tỷ lệ sống.
Mục Lục
1. Phân loại ung thư trực tràng
1.1 Về đại thể
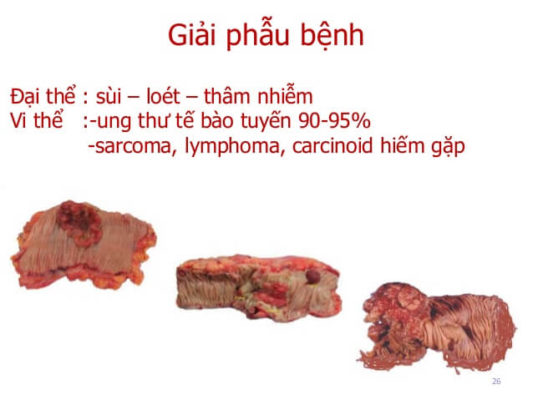
Ung thư trực tràng được chia thành các thể sau:
- Thể sùi: bề mặt khối u sùi vào lòng trực tràng, nhiều múi, chân rộng nề cứng và thường bị loét ở giữa u.
- Thể loét: bề mặt khối u có tổ chức hoại tử gây loét, loét có bờ cao, thành đứng và đáy cứng, gồ ghề, dễ chảy máu.
- Thể thâm nhiễm: một vài cm tực tràng dày lên, cứng, phát triển và chiếm toàn bộ chu vi, gây hẹp lòng trực tràng, không có loét ở bề mặt. Loại này rất nhanh chóng gây biến chứng tắc ruột, tiến triển nhanh nhất và có tiên lượng sống kém nhất.
1.2 Về mô bệnh học
Đa số ung thư trực tràng là ung thư biểu mô tuyến (97%). Các loại khác rất ít gặp (3%) gồm: ung thư cơ trơn, ung thư tổ chức bạch huyết.
Năm 1925, Broders dựa theo mức độ biệt hóa tế bào đã chia ung thư biểu mô tuyến trực tràng thành 4 độ gồm: độ I, II, III, IV tương ứng với mức biệt hóa lần lượt là: >70%, > 50 – 70%, 25 – 50%, < 25%. Ung thư nhầy được xếp vào độ IV nên có tiên lượng xấu nhất.
Hiện nay, hệ thống chia độ dựa theo mức độ biệt hóa được chấp nhận và áp dụng rộng rãi nhất. Ung thư trực tràng có mức độ biệt hóa càng kém thì khả năng sống càng kém do tốc độ phát triển rất nhanh:
- Biệt hóa cao: khi cấu trúc và hình dạng của các tế bào ống tuyến ung thư gần như bình thường, ung thư loại này có độ ác tính thấp, tiên lượng tốt.
- Biệt hóa vừa: khi cấu trúc và hình dạng ống tuyến không thay đổi quá nhiều so với cấu trúc tế bào tuyến lành, loại này có tiên lượng trung bình.
- Biệt hóa kém: khi cấu trúc và hình dạng tế bào ung thư biểu mô thay đổi hoàn toàn so với cấu trúc tế bào bình thường, loại này có tiên lượng kém nhất.
2. Ung thư có những giai đoạn nào?
Năm 1932, Cuthbert E. Dukes tại Bệnh viện St Mark (Luân Đôn) đã đưa ra bảng xếp giai đoạn ung thư đại – trực tràng đơn giản và dễ nhớ, đến nay vẫn còn được áp dụng để đánh giá kết quả điều trị và tiên lượng bệnh. Dựa vào sự xâm lấn của u nguyên phát và di căn hạch của tế bào ung thư, Dukes phân bệnh thành 3 giai đoạn:
- A: U xâm lấn lớp niêm mạc, dưới niêm mạc, đến lớp cơ, chưa di căn hạch.
- B: U xâm lấn qua lớp cơ, đến thanh mạc, chưa di căn hạch.
- C: U xâm lấn ra tổ chức chung quanh, có di căn hạch.
Sau đó, Kirklin và cộng sự ở Mayo Clinic phân biệt rõ hơn khối u xâm lấn chỉ đến lớp cơ (B1) hay đã xâm lấn đến hết thành ruột (B2). Năm 1954, tác giả Astler và Coller phân biệt rõ hơn khối u đã di căn hạch nhưng chưa xâm lấn hết thành ruột (C1) và khối u di căn hạch xâm lấn toàn bộ thành ruột (C2). Turnbull và cộng sự ở Cleveland Clinic thêm giai đoạn D cho những khối u đã có di căn xa. Những phân loại này được gọi chung là phân loại Dukes cải tiến.
Hiện nay, hệ thống phân loại ung thư trực tràng phân loại theo TNM của Hiệp hội ung thư Hoa Kì (American Joint Committee on Cancer: AJCC) được thừa nhận rộng rãi trên thế giới và dễ áp dụng trên lâm sàng.
3. Phân loại ung thư trực tràng của AJCC năm 2010
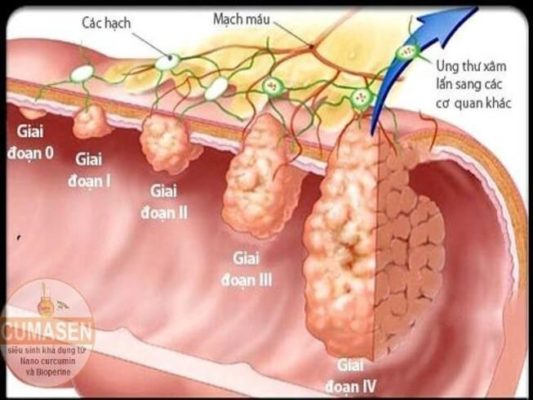
Các giai đoạn của ung thư trực tràng
T (primary tumor): khối u nguyên phát
- Tx: Không đánh giá được u nguyên phát
- T0: Không có bằng chứng về khối u nguyên phát
- Tis: Ung thư tại chỗ
- T1: U xâm lấn tới lớp dưới niêm mạc
- T2: U xâm lấn tới lớp cơ
- T3: U xâm lấn qua lớp cơ tới lớp dưới thanh mạc hoặc đến vùng mô quanh trực tràng không được phủ phúc mạc.
- T4: Khối u xâm lấn qua thanh mạc vào cơ quan cấu trúc kế cận
- T4a: U xâm lấn qua lớp thanh mạc
- T4b: U xâm lấn vào cơ quan kế cận
N (regional lymph node): Hạch vùng
- Nx: Không thể đánh giá được di căn hạch vùng
- N0: Không có di căn hạch vùng
- N1: Di căn 1 đến 3 hạch vùng.
- N1a: Di căn 1 hạch .
- N1b: Di căn 2 đến 3 hạch.
- N1c: Nhân lắng đọng dưới thanh mạc hoặc mạc treo.
- N2: Di căn từ 4 hạch vùng trở lên.
- N2a: di căn từ 4 tới 6 hạch vùng.
- N2b: di căn từ 7 hạch vùng trở lên.
M (distant metastasis): Di căn xa:
- Mx: Không thể đánh giá được di căn xa
- M0: Không có di căn xa
- M1: Di căn xa.
- M1a: Di căn xa chỉ ở 1 cơ quan.
- M1b: Di căn xa ở nhiều hơn 1 cơ quan/vùng hoặc lan tràn phúc mạc


Bài viết bạn quan tâm
Gắp hàng chục viên sỏi mật từ một người phụ nữ béo phì
Aug
Chi phí phẫu thuật thu nhỏ dạ dày giảm béo là bao nhiêu?
Jul
Những lưu ý sau phẫu thuật thu nhỏ dạ dày giảm cân
Jun
Tập luyện như thế nào sau khi đã thu nhỏ dạ dày
Jun
Ăn như thế nào sau khi thu nhỏ dạ dày?
Jun
Sau khi thu nhỏ dạ dày có bị béo phì trở lại không?
Jun
Cần làm gì sau khi phẫu thuật thu nhỏ dạ dày?
Jun
Những điều cần thực hiện trước khi thu nhỏ dạ dày
Jun
Đặt lịch hẹn