Y học càng ngày càng cá thể hóa mỗi người bệnh sẽ có những đặc điểm chung và riêng không ai giống ai. Do đó việc chăm sóc, hồi phục bệnh nhân sau phẫu thuật cũng cần phải cá thể hóa cho từng người nhưng dựa trên nguyên tắc chung về các vấn đề sau: Vận động sau, ăn uống, quá trình theo dõi sau phẫu thuật như thế nào?
Tập vận động sớm sau mổ
Hướng dẫn người bệnh tập vận động sớm, vật lý trị liệu, tập hít thở và cho bệnh nhân ăn uống trở lại sớm vào ngày thứ nhất sau mổ. Không cần thiết chờ đợi khi có nhu động ruột trở lại như quan điểm trước đây. Hạn chế đặt ống thông như ống thông mũi – dạ dày, ống thông tiểu… hay dẫn lưu chỉ đặt khi thật sự cần thiết. Các bác sĩ sẽ thăm khám bụng người bệnh mỗi ngày, sờ nắn bụng để đánh giá tình trạng của phúc mạc, theo dõi sát sự hoạt động trở lại của ruột.
Những bất lợi sau phẫu thuật ung thư trực tràng mà các bác sĩ luôn lo lắng là tình trạng xì rò miệng nối, bị dính ruột và tắc đường ruột gây chướng bụng, không đại tiện được. Những bệnh nhân béo phì, nhất là ở phụ nữ, rất dễ bị thuyên tắc tĩnh mạch sâu nếu không tập vận động sớm sau mổ. Ngoài ra, những bệnh nhân lớn tuổi và đặc biệt những bệnh nhân có bệnh lý mạn tính kèm theo như tim mạch hay tiểu đường sẽ góp phần làm tăng nguy cơ biến chứng sau mổ.
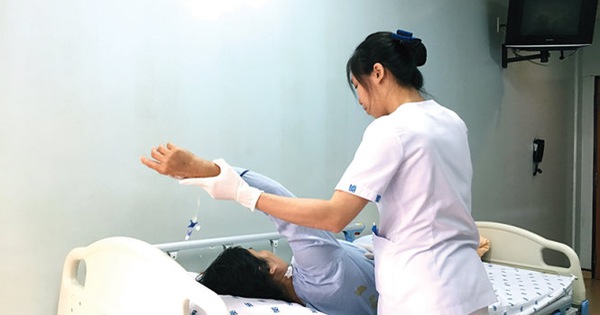
Tập luyện vật lý trị liệu cho bệnh nhân đặc biệt là những ngày đầu sau phẫu thuật đem lại lợi ích vô cùng lớn; cải thiện về tình trạng ứ đọng, tăng cường tuần hoàn máu, và nhu động ruột, nâng cao sức khỏe tinh thần.
Chế độ dinh dưỡng hợp lý sau mổ
Nhu cầu tăng dinh dưỡng và năng lượng giúp làm lành vết thương, chống nhiễm trùng và hồi phục sức khỏe sau cuộc mổ. Bệnh nhân suy dinh dưỡng trước mổ sẽ làm thời gian hồi phục kéo dài, vết thương chậm lành và biến chứng nhiễm trùng vết mổ là không thể tránh khỏi, do đó cần chăm sóc dinh dưỡng tích cực trước mổ.
Hơn một nửa bệnh nhân mắc các bệnh ung thư khác nhau được điều trị đầu tiên bằng phẫu thuật. Các bác sĩ có thể cắt bỏ toàn bộ hoặc một phần cơ quan bị bệnh, chắc chắn sẽ làm ảnh hưởng đến khả năng ăn và tiêu hóa thức ăn. Ở những bệnh nhân phẫu thuật vùng đầu cổ bị ảnh hưởng trực tiếp bởi động tác nhai, nuốt, nếm, ngửi thức ăn, và nuốt nước bọt. Khi phẫu thuật thực quản, dạ dày, ruột non, đại trực tràng thì sẽ ảnh hưởng đến sự vận chuyển thức ăn và tiêu hóa thức ăn. Một điều quan trọng không thể bỏ qua là cảm xúc căng thẳng về cuộc mổ cũng ảnh hưởng đến sự ngon miệng của người bệnh.
Liệu pháp dinh dưỡng có thể giúp làm giảm sự mất cân bằng dinh dưỡng do phẫu thuật gây ra, bổ sung dinh dưỡng đường uống, dinh dưỡng qua đường ruột, dinh dưỡng qua đường tĩnh mạch, các loại thuốc làm tăng sự thèm ăn. Tránh các loại nước uống có ga và các loại thức ăn gây ra khí như đậu, đậu Hà Lan, bông cải xanh, bắp cải, củ cải, dưa chuột… Chọn thức ăn giàu protein và nhiều calo như trứng, pho mát, sữa, kem, các loại hạt, bơ đậu phộng, thịt, gia cầm, cá…
Ở những bệnh nhân bị táo bón, nên tăng thêm chất xơ trong khẩu phần ăn hàng ngày với ngũ cốc nguyên hạt, đậu, rau củ quả, trái cây…. Việc hồi phục chức năng sinh lý đường ruột của bệnh nhân ung thư đại trực tràng trở về bình thường khoảng một tuần sau mổ. Chế độ ăn không thay đổi so với trước mổ, tuy nhiên ở những bệnh nhân bị bệnh ung thư trực tràng (ruột kết) cần giảm bớt lượng chất xơ trong thời gian vài tháng đầu sau mổ.

Thực hiện chế độ dinh dưỡng đúng theo hướng dẫn của bác sĩ.
Theo dõi chặt chẽ sau mổ
Không ít người bệnh rất lo lắng, thậm chí còn hoang mang, tuyệt vọng khi được chẩn đoán là bệnh bị tái phát hay di căn. Câu hỏi được đặt ra là “Phát hiện sớm tái phát có cải thiện sống còn?”. Đây là câu hỏi rất quan trọng, khi cân nhắc tính hợp lý của việc theo dõi sẽ có cơ hội phát hiện sớm tái phát, cải thiện sống còn.
Mục đích của việc theo dõi sau mổ là tìm ra những biểu hiện sớm của các triệu chứng tái phát nhằm tạo cơ hội điều trị khỏi cho bệnh nhân một lần nữa. Phát hiện tái phát càng sớm thì kết quả điều trị càng cao. Mổ lại được có thể xem là trị khỏi khi tái phát còn giới hạn tại chỗ.

Tái khám với bác sĩ điều trị theo đúng lịch hẹn.
Phẫu thuật cũng có thể trị khỏi cho những vị trí di căn còn giới hạn, như di căn gan. Gần 40% bệnh nhân sống còn 5 năm sau khi được cắt một phần gan do di căn. Thời gian theo dõi được khuyến cáo là từ 3 – 6 tháng trong ba năm đầu, mỗi 6 tháng cho năm thứ tư và năm thứ năm, sau đó là mỗi năm nên tái khám một lần.


Bài viết bạn quan tâm
Gắp hàng chục viên sỏi mật từ một người phụ nữ béo phì
Aug
Chi phí phẫu thuật thu nhỏ dạ dày giảm béo là bao nhiêu?
Jul
Những lưu ý sau phẫu thuật thu nhỏ dạ dày giảm cân
Jun
Tập luyện như thế nào sau khi đã thu nhỏ dạ dày
Jun
Ăn như thế nào sau khi thu nhỏ dạ dày?
Jun
Sau khi thu nhỏ dạ dày có bị béo phì trở lại không?
Jun
Cần làm gì sau khi phẫu thuật thu nhỏ dạ dày?
Jun
Những điều cần thực hiện trước khi thu nhỏ dạ dày
Jun
Đặt lịch hẹn