Lịch sử Phẫu thuật nội soi cắt dạ dày
Năm 1901, Kelling G. sử dụng ống soi bàng quang để soi vào bụng trên chó thực nghiệm, 10 năm sau thuật ngữ “laparoscopy” xuất hiện đánh dấu sự ra đời của phẫu thuật nội soi. Ngày 12 tháng 9 năm 1985, Mühe E. người Đức đã thực hiện ca cắt túi mật nội soi đầu tiên thành công, đến năm 1987, Mouret P. báo cáo trường hợp phẫu thuật cắt túi mật nội soi thành công đầu tiên, mở ra 1 kỷ nguyên mới cho ngành ngoại khoa thế giới: Kỷ nguyên của phẫu thuật nội soi.
Năm 1991, trường hợp phẫu thuật nội soi hỗ trợ đầu tiên cắt dạ dày theo Billroth-I điều trị ung thư dạ dày sớm được Kitano S. thực hiện đầu tiên, năm 1992 phẫu thuật nội soi hoàn toàn cắt dạ dày theo Billroth-II được Goh P. và Kum C. K. thực hiện, từ đó phẫu thuật nội soi cắt dạ dày đã thu hút sự chú ý của các phẫu thuật viên trên khắp thế giới. Với các nghiên cứu đa trung tâm lớn, người ta đã chứng minh được lợi ích thực sự của phẫu thuật nội soi trong cắt dạ dày triệt căn điều trị ung thư dạ dày, trong đó Nhật Bản và Hàn Quốc là những nước đi tiên phong trong lĩnh vực này. Trên khắp thế giới, trong những năm gần đây, việc ứng dụng phương pháp phẫu thuật nội soi trong điều trị ung thư dạ dày đã có những tiến bộ vươt bậc, có rất nhiều cải tiến trong phương pháp cắt dạ dày và phục hồi lưu thông tiêu hóa . Trong đó, phương pháp cắt và khâu nối máy, đặc biệt được áp dụng trong phẫu thuật cắt dạ dày nội soi, đã được nghiên cứu, phát triển và ứng dụng tại nhiều nước: Mỹ, Châu Âu, Nhật Bản, đóng góp quan trọng vào việc nâng cao hiệu quả điều trị, rút ngắn thời gian mổ, cũng như hạn chế các tai biến, biến chứng của phẫu thuật. Điều này đặc biệt có ý nghĩa với các bệnh nhân già, yếu, các bệnh nhân có bệnh lý khác kèm theo, đòi hỏi cuộc mổ phải hoàn thành càng sớm càng tốt. Hiện nay, phẫu thuật cắt dạ dày kèm theo nạo vét hạch theo trường phái Nhật Bản đang được áp dụng rộng rãi ở các nước Châu Á, dù còn nhiều tranh luận, nhưng vét hạch D2 được công nhận là quy trình chuẩn trong phẫu thuật cắt đoạn dạ dày
Tại Việt Nam, phẫu thuật nội soi điều trị ung thư dạ dày cũng đã được thực hiện từ năm 2004 và cho tới nay đã đạt những kết quả rất đáng khích lệ. Do còn nhiều khó khăn về kỹ thuật, trang thiết bị, thời gian phẫu thuật dài và chi phí cao hầu hết các trung tâm tại Việt nam đều đang sử dụng phương pháp phẫu thuật nội soi hỗ trợ. Sau khi giải phóng dạ dày, vét hạch bằng phẫu thuật nội soi, dạ dày được cắt và nối với ruột non bên ngoài ổ bụng bằng một đường mở bụng dài khoảng 5 cm. Điều này đã làm mất đi nhiều lợi ích thực sự của phẫu thuật nội soi.
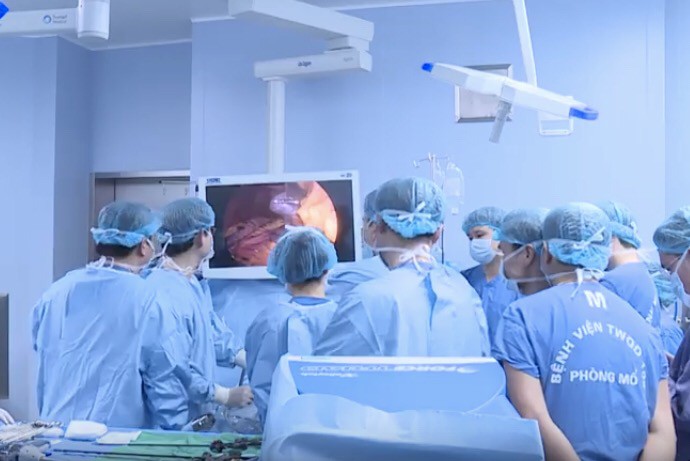
Phẫu thuật nội soi điều trị ung thư dạ dày được thực hiện hoàn toàn trong ổ bụng.
Phẫu thuật nội soi có thực sự mang lại lợi ích cho người bệnh trong điều trị ung thư dạ dày? Nghiên cứu trên thế giới
Kể từ năm 1991, sau trường hợp phẫu thuật nội soi hỗ trợ đầu tiên cắt dạ dày bởi tác giả Kitano S, Nhật bản, phẫu thuật nội soi cắt dạ dày đã thu hút sự chú ý của các phẫu thuật viên trên khắp thế giới. Do tính chất phẫu thuật phức tạp, thời gian phẫu thuật dài và trang thiết bị tốn kém, người ta luôn đặt câu hỏi là phương pháp có thực sự mang lại lợi ích cho người bệnh hay không?
Kitano S báo cáo kết quả của 1294 bệnh nhân ung thư dạ dày giai đoạn sớm (với 1212 (93,7%) giai đoạn IA, 75 (5,8%) giai đoạn IB và 7 (0,5%) giai đoạn II) được phẫu thuật nội soi cắt dạ dày nội soi kèm nạo hạch D1 + β và D2 tại 16 trung tâm của Nhật Bản. Tỉ lệ chuyển mổ mở 1,1% (14 trường hợp), nguyên nhân chủ yếu do chảy máu từ động mạch vị trái, các động mạch vị ngắn và lách. Tỉ lệ biến chứng và tử vong chung là 14,8 và 0%, trong đó chảy máu sau mổ ở 14 (1,1%) trường hợp, xì miệng nối ở 28 trường hợp (2,2%). Tỉ lệ sống còn không bệnh sau 5 năm của ung thư ở giai đoạn IA là 99,8%, giai đoạn IB là 98,7% và giai đoạn II 85,7%. Tuy nhiên, tác giả không chỉ định với những trường hợp có kèm ung thư ở cơ quan khác, tiền sử có mổ mở vùng bụng trên và bệnh nhân có nguy cơ tim mạch, hô hấp (ASA > 3). Nghiên cứu này đã chứng minh rất rõ ràng phẫu thuật nội soi đã đem lại nhiều lợi ích thực sự trong điều trị triệt căn ung thư dạ dày, người bệnh ít đau, hồi phục nhanh, giảm ngày nằm điều trị. Kết quả về mặt ung thư học không khác so với mổ mở cả về tỷ lệ vét hạch triệt căn, tỷ lệ tái phát tại chỗ và thời gian sống thêm sau mổ.
Trong các nghiên cứu áp dụng cho ung thư dạ dày giai đoạn tiến triển, nghiên cứu của Chen Q. Y. và cs. là chi tiết và cụ thể nhất. Tác giả lựa chọn u xâm lấn T2 và T3, nghiên cứu đối chứng 224 bệnh nhân được phẫu thuật nội soi hỗ trợ và 112 bệnh nhân được mổ mở cắt dạ dày nạo vét hạch D2 từ tháng 1/2008 đến tháng 12/2012 tại Khoa phẫu thuật tiêu hóa, Bệnh viện Đại học Y Phúc Kiến. Kết quả phẫu thuật nội soi hỗ trợ và mổ mở: về thời gian, số lượng hạch nạo vét, tỷ lệ tai biến và tử vong không có sự khác biệt với p > 0,05. Trong khi đó phẫu thuật nội soi hỗ trợ lượng máu mất ít hơn, bệnh nhân đỡ đau, hồi phục nhanh hơn, giảm ngày nằm điều trị sau mổ so với mổ mở có ý nghĩa.
Theo dõi sống sau mổ, Sica G. và cs. thấy tỷ lệ sống 5 năm sau mổ của nhóm phẫu thuật nội soi là 54,5%, mổ mở là 56%, tỷ lệ tái phát ung thư của 2 nhóm là 50% và 52%, không có sự khác biệt với p > 0,05. Tỷ lệ sống 5 năm sau mổ giữa 2 nhóm phẫu thuật nội soi và mổ mở không có sự khác biệt với p > 0,05.
Tác giả Huang C. M., Tu R. H., Lin J. X. và cộng sự phân tích 2170 trường hợp ung thư dạ dày được cắt dạ dày nội soi và vét hạch. Tỉ lệ biến chứng chung là 13,8% (299/2170 trường hợp), trong đó biến chứng nặng xảy ra ở 78 trường hợp (3,8%). Phân tích đơn biến cho thấy các yếu tố có liên quan đến tai biến và biến chứng là: tuổi (p = 0,001), BMI (p = 0,021), lượng Hb (p = 0,031), lượng albumin/máu (p = 0,026), chảy máu tiêu hóa (p = 0,001); trong đó: tuổi, chảy máu tiêu hóa và lượng máu mất trong mổ có liên quan đến các biến chứng nặng. Phân tích đa biến cho thấy tuổi > 65, BMI ≥ 28, chảy máu tiêu hóa có ý nghĩa đến tai biến và biến chứng, trong đó tuổi ≥ 65, chảy máu tiêu hóa và lượng máu mất trong mổ ≥ 75 ml liên quan biến chứng nặng sau mổ .
Phẫu thuật nội soi có thực sự mang lại lợi ích cho người bệnh trong điều trị ung thư dạ dày? Nghiên cứu tại Việt Nam
Các nghiên cứu ở Việt nam được tiến hành từ năm 2004. Tuy nhiên, do khó khăn về kỹ thuật, trang thiết bị và chi phí phẫu thuật, hầu hết các nghiên cứu hiện có ở Việt nam đều là phẫu thuật nội soi hỗ trợ. Do đặc điểm nước ta tỷ lệ chẩn đoán ung thư dạ dày sớm còn thấp, phần lớn đã ở giai đoạn tiến triển, khối u lớn, tình trạng di căn hạch nhiều, thời gian đầu các tác giả còn nghi ngại về khả năng nạo vét hạch của phẫu thuật nội soi. Năm 2007, Trịnh Hồng Sơn và cộng sự thông báo “Kết quả bước đầu cắt dạ dày với nội soi hỗ trợ trong điều trị tổn thương loét và ung thư dạ dày”. Quá trình thực hiện 7 bước, thời gian phẫu thuật 205 phút, Tác giả kết luận phẫu thuật nội soi bước đầu cho thấy bệnh nhân đỡ đau, hồi phục nhanh, sẹo mổ nhỏ hơn mổ mở nhưng vẫn đảm bảo được nguyên tắc phẫu thuật ung thư. Nhiều nghiên cứu khác tại Việt nam đã chứng minh phẫu thuật nội soi cắt dạ dày có lượng máu mất ít hơn, bệnh nhân hồi phục nhanh, giảm ngày nằm điều trị, kết quả vét hạch và tỷ lệ tai biến, biến chứng và tử vong phẫu thuật tương đương như mổ mở. Tuy nhiên các nghiên cứu tại Việt nam trong thời gian qua chỉ hầu hết thực hiện trên nhóm các bệnh nhân được phẫu thuật nội soi hỗ trợ, chưa có nghiên cứu nào thực hiện phẫu thuật nội soi hoàn toàn
Đỗ Văn Tráng, năm 2012 nghiên cứu kỹ thuật nạo vét hạch bằng phẫu thuật nội soi hỗ trợ điều trị ung thư dạ dày vùng hang môn vị. Kết quả nạo vét hạch D2 bằng phẫu thuật nội soi có thể thực hiện được tương đương mổ mở, thời gian mổ trung bình là 211,1 phút, số lượng hạch nạo vét trung bình là 15,3 hạch, bệnh nhân đỡ đau, hồi phục sớm, ngày nằm điều trị sau mổ trung bình là 7,0 ngày.
Hồ Chí Thanh, nghiên cứu 165 trường hợp ung thư dạ dày được cắt dạ dày nội soi hỗ trợ và nạo hạch D2 tại Bệnh viện 103 từ tháng 4/2009 đến tháng 8/2013. Thời gian phẫu thuật trung bình 205 phút, hạch vét được trung bình trên 1 bệnh nhân là 24,1 hạch, tỷ lệ hạch di căn là 22,7%. Kết quả theo dõi sống sau mổ 4 năm là 53,3%; 3 năm 62,2%: 2 năm 73,8%; 1 năm là 80,7%.
Trong điều kiện hiện nay của Việt Nam, khi điều kiện kinh tế đã có nhiều tiến bộ, với trang thiết bị đồng bộ và kỹ thuật được đào tạo bài bản bởi các chuyên gia đến từ Nhật bản, Hàn Quốc, PGS. TS Nguyễn Anh Tuấn đã là người đi tiên phong trong phát triển phẫu thuật nội soi hoàn toàn tại Việt Nam. Tác giả đã có báo cáo kết quả trên một nghiên cứu đầu tiên tại Việt Nam với phẫu thuật nội soi hoàn toàn cắt dạ dày, vét hạch D2, nối theo Billroth II. Dạ dày được cắt và miệng nối dạ dày-hỗng tràng được thực hiện hoàn toàn trong cơ thể.
Kết quả nghiên cứu từ tháng 1/2019 đến 12/2019 trên 60 bệnh nhân đã chứng minh phẫu thuật nội soi hoàn toàn cắt dạ dày, vét hạch D2 là phương pháp an toàn, khả thi với thời gian phẫu thuật trung bình chỉ là147,20 ± 25,48 phút, thời gian nằm viện trung bình là 28,5 ± 10,6 ngày, không có trường hợp nào biến chứng bục miệng nối hoặc chảy máu sau mổ, không có tử vong phẫu thuật. Khả năng vét hạch rất khả quan với số hạch vét được trung bình là 28,5 ± 10,6 hạch. Phẫu thuật đòi hỏi phẫu thuật viên phải có nhiều kinh nghiệm và được đào tạo tốt về phẫu thuật nội soi, đồng thời phải được thực hiện trong một cơ sở có trang thiết bị đầy đủ.


Bài viết bạn quan tâm
Gắp hàng chục viên sỏi mật từ một người phụ nữ béo phì
Aug
Chi phí phẫu thuật thu nhỏ dạ dày giảm béo là bao nhiêu?
Jul
Những lưu ý sau phẫu thuật thu nhỏ dạ dày giảm cân
Jun
Tập luyện như thế nào sau khi đã thu nhỏ dạ dày
Jun
Ăn như thế nào sau khi thu nhỏ dạ dày?
Jun
Sau khi thu nhỏ dạ dày có bị béo phì trở lại không?
Jun
Cần làm gì sau khi phẫu thuật thu nhỏ dạ dày?
Jun
Những điều cần thực hiện trước khi thu nhỏ dạ dày
Jun
Đặt lịch hẹn